Introduction : Le dilemme du coureur
Pour les coureurs, la périostite tibiale (syndrome de stress tibial médial) est un cauchemar - elle affecte 13-40% des athlètes et les oblige à interrompre leur entraînement. Les solutions traditionnelles (repos, glace, retour progressif) prennent des mois, mais la thérapie par ondes de choc (ESWT) offre une solution plus rapide et scientifiquement prouvée. Elle utilise des ondes acoustiques ciblées pour stimuler la guérison, réduire l'inflammation et éliminer les tissus cicatriciels. Contrairement à la chirurgie ou aux injections, il s'agit d'une méthode non invasive qui ne nécessite pas de temps d'arrêt, ce qui la rend idéale pour les personnes actives. La recherche montre des taux de réussite de 85%, de nombreux patients signalant un soulagement de la douleur en seulement 4 à 8 semaines, ce qui est bien plus rapide que le repos seul. Les athlètes, des guerriers du week-end aux élites, se tournent vers la thérapie par ondes de choc parce qu'elle s'intègre à leur mode de vie, et non le contrarie. Que vous luttiez contre une attelle tibiale chronique ou que vous ayez une première poussée, ce guide explique comment elle fonctionne, à quoi s'attendre et pourquoi elle révolutionne la guérison.
Comprendre les attelles tibiales : Plus qu'une simple douleur
Avant de se pencher sur les solutions thérapeutiques, il est essentiel de comprendre exactement à quoi on a affaire lorsque l'on souffre d'une périostite tibiale. La communauté médicale a considérablement évolué dans sa compréhension de cette affection, dépassant le terme générique de "périostite tibiale" pour adopter des critères de diagnostic et des approches thérapeutiques plus précis.
Qu'est-ce que la périostite tibiale ?
La périostite tibiale (syndrome de stress tibial médial/syndrome de stress tibial médial) provoque une douleur le long du tibia interne due à l'inflammation du périoste et des muscles environnants. Le stress répétitif crée des microdéchirures qui déclenchent l'inflammation. Contrairement aux fractures de stress, le MTSS affecte principalement les tissus mous, mais peut progresser s'il n'est pas traité. Les muscles tibialis posterior et soleus sont généralement touchés. Le SCTM est à l'origine de 60% des blessures militaires à la jambe et de 35% chez les coureurs. La douleur s'étend généralement sur plus de 5 cm du tibia, ce qui la distingue des affections localisées telles que les fractures de stress.
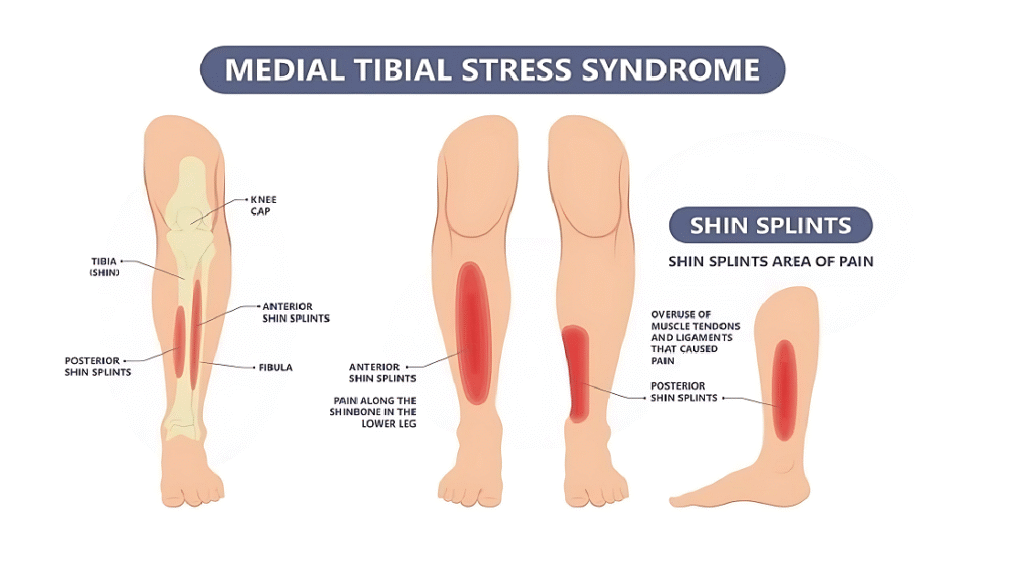
Causes communes et facteurs de risque
La périostite tibiale est le résultat de facteurs biomécaniques, d'entraînement et individuels. La surpronation (pieds plats) ou les voûtes plantaires élevées augmentent le risque. Les erreurs d'entraînement telles que les pics d'intensité soudains (>10% hebdomadaires) sont des déclencheurs clés. Les surfaces dures aggravent l'impact. Les femmes courent un risque 1,5 à 3,5 fois plus élevé en raison de la densité osseuse et de la biomécanique. Les blessures antérieures augmentent également la vulnérabilité. Des chaussures adéquates et un entraînement progressif contribuent à prévenir les lésions musculo-squelettiques.
Reconnaître les symptômes de l'attelle tibiale
Le SCTM précoce provoque une douleur sourde le long du tibia interne pendant l'exercice, qui s'atténue souvent après l'échauffement mais réapparaît plus tard. Les cas avancés entraînent une douleur constante, même au repos. Une sensibilité et un léger gonflement peuvent apparaître. Les douleurs nocturnes suggèrent la possibilité de fractures de stress. Un engourdissement ou des picotements peuvent être le signe d'un syndrome des loges (urgence médicale). Un diagnostic précoce permet d'éviter la progression de la maladie.
Méthodes de diagnostic traditionnelles
Le diagnostic commence par l'évaluation des antécédents de formation et des symptômes. Les examens physiques vérifient la sensibilité du tibia, la mécanique du pied et la flexibilité. Le "test d'effort tibial" confirme l'existence d'un syndrome de stress post-traumatique. Les radiographies excluent les fractures ; les IRM détectent les lésions des tissus mous (œdème du périoste/de la moelle osseuse). L'imagerie complète le jugement clinique, car les athlètes asymptomatiques peuvent présenter des changements similaires. La plupart des cas sont diagnostiqués sans scanner.
Traitements conventionnels de l'attelle tibiale : L'approche standard
La prise en charge traditionnelle de la périostite tibiale est depuis longtemps ancrée dans des principes conservateurs, mettant l'accent sur le repos, la modification de l'activité et le retour progressif au sport. Bien que ces approches constituent la base des soins fondés sur des preuves, la compréhension de leurs limites permet de comprendre pourquoi des traitements avancés comme la thérapie par ondes de choc ont gagné en importance dans la médecine du sport.
Méthodes de traitement conservatrices
L'approche standard combine le RICE modifié (repos relatif, glace, compression) avec un entraînement croisé pour maintenir la forme physique. La glace réduit la douleur aiguë mais peut retarder la guérison si elle est utilisée de manière excessive. Les AINS offrent un soulagement à court terme mais risquent d'avoir des effets secondaires en cas d'utilisation prolongée. La thérapie physique cible les déséquilibres musculaires en renforçant la hanche et le mollet et en effectuant des exercices excentriques. Les étirements se concentrent sur les muscles gastrocnémiens et soléaires, tandis que la thérapie manuelle améliore la mobilité de la cheville. Les protocoles actuels mettent l'accent sur la récupération active plutôt que sur le repos complet, permettant des alternatives à faible impact comme la natation ou le cyclisme pendant la guérison.
Limites des traitements traditionnels
Les méthodes traditionnelles nécessitent souvent 6 à 16 semaines de récupération, ce qui n'est pas pratique pour les athlètes de compétition. Les taux élevés de récidive (25-40%) suggèrent qu'elles ne s'attaquent pas aux causes profondes. Leur nature passive entraîne une mauvaise observance, les patients reprenant souvent leurs activités trop tôt. Le repos prolongé nuit à la santé mentale et à la productivité au travail. Ces approches ne parviennent pas non plus à modifier les risques biomécaniques, ce qui expose les athlètes à des blessures répétées. Ces limites sont à l'origine de la demande de solutions plus rapides et plus efficaces, comme la thérapie par ondes de choc.
En cas d'échec du traitement conservateur
Une périostite tibiale chronique (persistant > 3 mois) est le signe de l'échec du traitement. Les signaux d'alerte comprennent une douleur quotidienne incessante et des récidives répétées. Les conséquences psychologiques - anxiété, dépression, perte d'identité - l'emportent souvent sur les symptômes physiques. L'échec des soins conservateurs justifie des options avancées telles que la thérapie par ondes de choc ou les injections de PRP. Ces traitements régénérateurs stimulent activement la guérison au lieu de masquer les symptômes. Le passage d'une prise en charge passive à une réparation active reflète l'évolution de la médecine sportive moderne vers la prise en charge des lésions tissulaires et de la récupération fonctionnelle.
Thérapie par ondes de choc : Traitement révolutionnaire de la périostite tibiale
L'émergence de la thérapie extracorporelle par ondes de choc en tant qu'option thérapeutique viable pour les affections musculo-squelettiques représente l'une des avancées les plus significatives de la médecine sportive au cours des deux dernières décennies. Développée à l'origine pour la fragmentation des calculs rénaux, cette technologie a été adaptée avec succès au traitement de diverses affections orthopédiques, avec des résultats particulièrement prometteurs dans le traitement des tendinopathies chroniques et des lésions liées au stress comme la périostite tibiale.
Qu'est-ce que la thérapie extracorporelle par ondes de choc (TEOC) ?
L'ESWT fournit ondes acoustiques de haute énergie à travers la peau pour stimuler la cicatrisation. Elle se présente sous deux formes : focalisée (pénétration profonde, ciblage précis) et radiale (traitement plus large et moins profond). Le stress mécanique déclenche des processus de réparation biologique sans intervention chirurgicale. Les appareils homologués par la FDA nécessitent une formation spécialisée. La thérapie fonctionne par mécanotransduction, c'est-à-dire qu'elle convertit les ondes physiques en réponses de guérison cellulaire. Cette approche non invasive est idéale pour les affections musculo-squelettiques tenaces telles que la périostite tibiale.
Comment la thérapie par ondes de choc fonctionne-t-elle pour les attelles tibiales ?
L'ESWT active simultanément plusieurs mécanismes de guérison : elle stimule les facteurs de croissance pour la réparation des tissus, améliore le flux sanguin vers les zones privées d'oxygène et perturbe les signaux de la douleur pour un soulagement immédiat. Elle détruit les tissus cicatriciels tout en favorisant la formation de nouveau collagène, s'attaquant à la fois aux symptômes et aux causes profondes. Le traitement crée des conditions optimales pour la régénération du périoste du tibia et des muscles environnants. Contrairement aux solutions temporaires, l'ESWT favorise des améliorations structurelles durables qui préviennent les récidives.
Preuves scientifiques et études de recherche
Les études cliniques montrent des taux de réussite de 85%, la plupart des patients reprenant une activité complète dans les 12 semaines. Les études militaires démontrent la supériorité des ondes de choc sur la rééducation traditionnelle, avec des temps de récupération plus rapides. Les suivis à long terme révèlent que 78 à 91% des athlètes ne ressentent plus aucune douleur des années après le traitement. Les principales organisations de médecine sportive incluent désormais la thérapie par ondes de choc dans les directives de traitement des douleurs persistantes. tibias. L'efficacité et l'innocuité prouvées de cette thérapie changent la donne pour les cas chroniques.
Le processus de traitement par ondes de choc
Le fait de savoir à quoi s'attendre pendant le traitement par ondes de choc aide les patients à prendre des décisions éclairées et à optimiser les résultats de leur traitement. Le processus comprend plusieurs phases distinctes, chacune étant conçue pour garantir la sécurité, maximiser les bénéfices thérapeutiques et favoriser le succès du rétablissement à long terme.

Consultation et évaluation initiales
Le traitement est précédé d'une évaluation approfondie de 45 à 60 minutes, au cours de laquelle sont analysés les antécédents médicaux, les schémas d'entraînement et la biomécanique. Les prestataires évaluent la démarche, l'équilibre musculaire et la mobilité des articulations, tout en examinant les études d'imagerie. Cette approche globale permet d'identifier les facteurs contributifs et de confirmer l'adéquation de la thérapie par ondes de choc. La consultation permet d'établir des attentes réalistes et de créer un plan de traitement personnalisé basé sur les objectifs d'activité et le potentiel de guérison.
Préparation du prétraitement
Les patients reçoivent des instructions spécifiques 2 à 3 jours avant le traitement, y compris l'arrêt des AINS et la modification des activités. L'hydratation et l'optimisation de la santé améliorent l'efficacité du traitement. Les anticoagulants peuvent nécessiter un ajustement temporaire sous contrôle médical. Cette phase de préparation réduit l'inflammation et prépare les tissus à une réponse optimale tout en minimisant les complications potentielles pendant les séances de thérapie.
Pendant la séance de thérapie par ondes de choc
Les séances de 15 à 30 minutes délivrent 2 000 à 4 000 impulsions en utilisant un gel de couplage pour la transmission des ondes. Les patients ressentent généralement une gêne tolérable lorsque les ondes ciblent les tissus affectés à des niveaux d'énergie précis (0,1-0,3 mJ/mm²). Les thérapeutes ajustent les paramètres en fonction du retour d'information en temps réel, en traitant systématiquement l'ensemble de la zone douloureuse sans anesthésie afin de surveiller avec précision les réactions des tissus.
Soins post-traitement et rétablissement
Les patients doivent s'attendre à une légère douleur et à une rougeur pendant 24 à 72 heures - des réactions normales de cicatrisation. Une activité légère est encouragée tout en évitant les exercices intenses pendant deux jours. Une série de 3 à 6 séances hebdomadaires permet d'obtenir des bénéfices cumulatifs, les progrès étant mesurés par des échelles de douleur et des évaluations fonctionnelles. Des rendez-vous de suivi permettent d'assurer une guérison optimale et d'ajuster le traitement si nécessaire.
Avantages et efficacité de la thérapie par ondes de choc
Les avantages thérapeutiques de la thérapie extracorporelle par ondes de choc vont au-delà du simple soulagement des symptômes, offrant des avantages complets qui répondent à la fois aux préoccupations immédiates et aux performances athlétiques à long terme. Les preuves cliniques démontrent des résultats positifs constants dans diverses populations de patients, des athlètes de loisir aux professionnels d'élite.
Avantages cliniques pour les patients souffrant d'une attelle tibiale
La thérapie par ondes de choc permet une réduction de la douleur de 70-90% en 4-8 semaines, et 80-95% des athlètes reprennent une activité complète en 8-12 semaines, soit deux fois plus vite que les traitements traditionnels. Les patients font état d'un soulagement initial en quelques jours et d'une amélioration progressive tout au long du traitement. Contrairement aux médicaments contre la douleur, le traitement s'attaque aux causes profondes, ce qui permet d'obtenir des résultats durables. Les enquêtes sur la qualité de vie révèlent des améliorations significatives du sommeil, de l'humeur et des fonctions quotidiennes après le traitement.
Avantages par rapport aux traitements traditionnels
Par rapport à une période de repos de 3 à 6 mois, l'onde de choc permet d'obtenir des résultats similaires en 6 à 12 semaines avec seulement 3 à 6 séances. Sa nature non invasive évite les risques liés à la chirurgie et permet un retour immédiat aux activités quotidiennes. Les données à long terme montrent seulement 10-15% de récidive contre 25-40% avec les méthodes conventionnelles. Le traitement stimule la guérison naturelle au lieu de masquer les symptômes, ce qui permet d'obtenir des résultats plus durables.
Histoires de réussite et témoignages de patients
Les athlètes d'élite comme les guerriers du dimanche font état de récupérations remarquables, de nombreux marathoniens atteignant des records personnels après le traitement. Les études militaires montrent que 90% reprennent leur service dans les délais impartis. La satisfaction des patients dépasse 85%, la plupart d'entre eux recommandant le traitement. Des études de cas démontrent le succès du traitement même après 6 à 12 mois d'échec des thérapies traditionnelles, ce qui prouve sa valeur pour les cas les plus tenaces.
Profil de sécurité et effets secondaires potentiels
Le profil de sécurité de la thérapie extracorporelle par ondes de choc a fait l'objet d'études approfondies dans le cadre de multiples applications médicales, des millions de traitements ayant été effectués dans le monde entier au cours des deux dernières décennies. La compréhension des effets secondaires potentiels et des contre-indications garantit une sélection appropriée des patients et des résultats de traitement optimaux.
Effets secondaires courants et prise en charge
60 à 80% des patients ressentent une douleur temporaire atteignant son maximum 24 à 48 heures après le traitement, ce qui indique une activation normale de la cicatrisation. Une légère rougeur cutanée (20-30% des cas) disparaît généralement dans les 48 heures. La prise en charge recommandée comprend une thérapie par la glace et l'acétaminophène (en évitant les AINS). Ces réactions transitoires sont en corrélation avec des résultats positifs et ne nécessitent pas d'intervention médicale. Il est conseillé aux patients de maintenir une activité légère pendant la convalescence.
Contre-indications et précautions
Les contre-indications absolues sont la grossesse, les troubles de la coagulation, les stimulateurs cardiaques et les tumeurs dans la zone de traitement. Des précautions relatives s'appliquent aux diabétiques, aux patients auto-immuns et aux personnes âgées, ce qui nécessite une évaluation individuelle des risques. Les utilisateurs d'anticoagulants doivent faire l'objet d'une évaluation des médicaments avant le traitement. Un dépistage adéquat par des cliniciens formés minimise les risques tout en élargissant l'accès aux candidats appropriés grâce à des protocoles modifiés si nécessaire.
Données de sécurité à long terme
Deux décennies d'utilisation clinique montrent une sécurité exceptionnelle, avec des taux de complications graves inférieurs à 0,1%. Les études du registre confirment qu'il n'y a pas de dommages durables aux os, aux nerfs ou aux muscles. Les directives professionnelles garantissent une administration normalisée et supervisée du traitement. Cette approche non invasive s'avère plus sûre que la chirurgie ou les injections de stéroïdes. Des exigences rigoureuses en matière de formation permettent de maintenir des normes de sécurité élevées dans tous les centres de traitement.
Traitements complémentaires et prévention
La prise en charge de la périostite tibiale nécessite souvent une approche globale qui va au-delà de la seule thérapie par ondes de choc. L'intégration de traitements complémentaires et la mise en œuvre de stratégies de prévention efficaces maximisent à la fois les résultats immédiats du traitement et la réussite sportive à long terme.
Combinaison de la thérapie par ondes de choc avec d'autres traitements
Thérapie par ondes de choc obtient des résultats optimaux lorsqu'il est associé à la thérapie physique (mise en charge progressive, correction biomécanique), à la thérapie manuelle (libération myofasciale) et à des chaussures/orthèses adéquates. Cette approche multimodale s'attaque à la fois à la guérison des tissus et aux facteurs de causalité. L'utilisation stratégique de la glace et de la compression complète la réponse inflammatoire à la guérison sans l'entraver. Le protocole combiné accélère la guérison tout en prévenant les récidives grâce à des soins complets.
Stratégies de prévention pour les attelles tibiales
Une prévention efficace nécessite une progression graduelle de l'entraînement (règle de l'augmentation hebdomadaire de 10%), des alternatives d'entraînement croisé et des corrections biomécaniques par le biais de l'analyse de la marche. L'entraînement de la force (exercices excentriques pour le mollet/tibial) et le travail de la flexibilité maintiennent la résilience des tissus. Le choix de chaussures appropriées et la connaissance des surfaces minimisent le stress lié à l'impact. Ces mesures proactives réduisent le risque de blessure de 60-70% chez les athlètes à risque.

Maintenance et suivi à long terme
Après la récupération, les athlètes doivent maintenir des routines de force/mobilité et suivre des protocoles structurés de retour au sport. La surveillance continue des symptômes permet une intervention précoce en cas de réapparition des signes d'alerte. Les évaluations biomécaniques saisonnières et la gestion de la charge d'entraînement préviennent les récidives. La recherche montre que des programmes d'entretien cohérents réduisent les blessures répétées de 50% par rapport à l'absence de suivi.
Conclusion : Prendre la bonne décision en matière de traitement
Principaux enseignements pour les personnes souffrant d'une attelle tibiale
Une intervention précoce réduit le temps de récupération de 50% par rapport aux cas chroniques. La thérapie par ondes de choc combinée à une rééducation ciblée permet d'obtenir des taux de réussite de 85%. Le traitement doit être personnalisé - les facteurs tels que l'âge, le niveau d'activité et la biomécanique sont les plus importants. La prévention par le biais d'une progression de l'entraînement et d'un travail de force appropriés s'avère trois fois plus efficace que le traitement des cas établis. S'attaquer à la fois aux symptômes et aux causes profondes permet d'obtenir des résultats durables.
Mesures à prendre par les lecteurs
Pour les douleurs actives : Réduire immédiatement les activités aggravantes, appliquer de la glace trois fois par jour, commencer des étirements doux. Consulter un professionnel dans les 7 jours si les symptômes persistent. Obtenez une évaluation des chaussures et une analyse biomécanique appropriées. S'engager à suivre la rééducation prescrite - la constance est essentielle. Suivre les progrès chaque semaine et les ajuster si nécessaire. Respecter le temps de guérison nécessaire avant de reprendre le sport (généralement 4 à 8 semaines avec la thérapie par ondes de choc).
Recommandations finales
Les prestataires de soins de santé doivent se tenir au courant des protocoles d'ondes de choc et des techniques d'évaluation biomécanique. Les athlètes doivent donner la priorité à la prévention - 30 minutes de travail de force ciblé par semaine réduisent le risque de 65%. Les entraîneurs doivent appliquer la règle de la charge d'entraînement de 10% et surveiller les signes précurseurs. Tout le monde bénéficie d'examens annuels des mouvements pour détecter les problèmes avant qu'ils ne se transforment en blessures.
FAQ
R : La plupart des patients commencent à ressentir une amélioration dans les 2 à 4 semaines qui suivent le début du traitement, les résultats optimaux étant généralement obtenus au bout de 6 à 12 semaines. La réponse individuelle varie en fonction de la gravité, de la chronicité et de l'observance des traitements complémentaires.
R : Une modification des activités est généralement nécessaire pendant le traitement. Votre fournisseur de soins de santé élaborera un protocole spécifique de retour à l'activité en fonction de vos symptômes et de votre réponse au traitement.
R : La plupart des protocoles prévoient 3 à 6 séances espacées de 1 à 2 semaines. Les cas chroniques peuvent nécessiter des séances supplémentaires, tandis que les affections aiguës réagissent souvent plus rapidement.
R : Les patients ressentent généralement une gêne légère à modérée pendant le traitement, qui est généralement bien tolérée. La gêne diminue généralement au fil des séances suivantes, à mesure que les tissus cicatrisent.
R : Les effets secondaires sont généralement minimes et peuvent inclure une rougeur temporaire, un gonflement ou une légère douleur au niveau du site de traitement. Les effets indésirables graves sont rares lorsque le traitement est effectué par des professionnels qualifiés.
R : Oui, une périostite tibiale non traitée peut évoluer vers une fracture de stress dans certains cas. C'est pourquoi une intervention précoce et un traitement adéquat sont essentiels.
R : La périostite tibiale provoque généralement une douleur le long de l'os et s'améliore avec le repos, tandis que le syndrome du compartiment implique un gonflement musculaire dans les compartiments fasciaux et peut s'aggraver avec le repos. Le syndrome des loges nécessite des soins médicaux immédiats.
Références
- Soulagement de la périostite tibiale grâce aux ondes de choc
- La thérapie par ondes de choc permet de soulager les attelles tibiales
- Thérapie par ondes de choc pour le syndrome de stress tibial
- Bonnes pratiques pour la thérapie extracorporelle par ondes de choc en médecine musculo-squelettique : Application clinique et formation
- Traitement par ondes de choc du syndrome de stress tibial médial chez les cadets militaires : Un essai contrôlé randomisé en simple aveugle
