Les muscles fessiers, qui comprennent les trois muscles puissants que sont le grand, le moyen et le petit fessier, sont à la base de la locomotion humaine et de la stabilité du bassin. Lorsque ces muscles cruciaux et leurs tendons associés sont compromis par une tendinopathie fessière, les patients souffrent souvent d'une douleur latérale de la hanche débilitante qui peut avoir un impact significatif sur leur qualité de vie. Ce guide complet explique comment la thérapie extracorporelle par ondes de choc (TEOC) s'est imposée comme une modalité de traitement révolutionnaire pour traiter cette pathologie difficile.
Introduction
La tendinopathie fessière représente l'une des causes les plus fréquentes de douleur latérale de la hanche, affectant des millions de personnes dans le monde, en particulier les femmes de plus de 40 ans. Cette affection dégénérative touche principalement les tendons du moyen et du petit fessier à l'endroit où ils s'insèrent dans le grand trochanter du fémur. La compréhension de la pathophysiologie sous-jacente et des options de traitement est cruciale pour les prestataires de soins de santé et les patients qui cherchent à soulager efficacement cette affection souvent persistante.
Quelles sont les causes de la tendinopathie glutéale ?
La tendinopathie fessière résulte de microtraumatismes répétés des tendons fessiers, en particulier lors de mouvements nécessitant une abduction et une rotation externe de la hanche. Cette surutilisation entraîne une surcharge mécanique, souvent déclenchée par une faiblesse des abducteurs de la hanche, de mauvaises habitudes de mouvement ou une station debout prolongée. Les facteurs de risque anatomiques comprennent une structure pelvienne large, des différences de longueur de jambe et des angles du col du fémur modifiés. Avec l'âge, les tendons subissent des changements dégénératifs - réduction de la production de collagène et altération de la matrice extracellulaire - qui réduisent leur résistance. Des affections telles que le diabète et le dysfonctionnement de la thyroïde peuvent nuire davantage à la cicatrisation des tendons. Les traumatismes directs ou les longues périodes d'immobilité peuvent également accroître la vulnérabilité. Au niveau cellulaire, l'affection se traduit par un échec de la cicatrisation : les fibres tendineuses normales se désorganisent, avec une néovascularisation et un développement des nerfs. Ces changements entraînent une douleur chronique et une perte de fonction.
Quels sont les différents stades de la tendinopathie glutéale ?
La tendinopathie fessière se développe par étapes progressives qui influencent le choix du traitement. Au stade réactif, le tendon répond à la surcharge par une activité cellulaire accrue. La structure du tendon reste intacte et la douleur survient pendant ou après l'activité. Le stade de détérioration du tendon se caractérise par des changements matriciels plus désorganisés. La douleur devient plus persistante et peut être présente même pendant les mouvements quotidiens de routine. Les tendons se raidissent et leur tolérance à la charge diminue. Le stade dégénératif implique une rupture structurelle majeure, la mort des cellules et une mauvaise alimentation vasculaire. La douleur est constante, interrompant souvent le sommeil et la vie quotidienne. À ce stade, les tendons ont un potentiel de guérison limité et répondent mal aux traitements conservateurs. Reconnaître ces stades permet d'adapter les interventions à la gravité de la maladie.
L'importance de cet article
La tendinopathie fessière est souvent mal prise en charge avec un succès limité dans le cadre des soins standard. La thérapie par ondes de choc constitue une alternative convaincante, étayée par des preuves. Cet article vise à expliquer ses fondements scientifiques et sa pertinence clinique. En établissant un lien entre la recherche actuelle et les stratégies de traitement réelles, nous aidons les cliniciens à sélectionner les candidats idéaux et à intégrer efficacement la thérapie par ondes de choc dans les plans de rééducation. Cela permet aux prestataires de prendre des décisions éclairées et ciblées. Les patients bénéficient également d'une meilleure compréhension du rôle de la thérapie, ce qui leur permet d'avoir des discussions plus constructives avec leur équipe soignante. Lorsqu'elle est bien appliquée, la thérapie par ondes de choc améliore les résultats, réduit la frustration et aide à rétablir un mouvement sans douleur, en particulier pour les personnes souffrant d'une tendinopathie tenace ou avancée.
Thérapie par ondes de choc : Fondement scientifique et mécanisme
L'application de l'énergie mécanique à des fins thérapeutiques a considérablement évolué au cours des dernières décennies, la thérapie extracorporelle par ondes de choc s'imposant comme une modalité de traitement sophistiquée et non invasive. Il est fondamental de comprendre les principes scientifiques qui sous-tendent cette technologie pour apprécier son potentiel thérapeutique dans le traitement de la tendinopathie fessière.
Qu'est-ce que la thérapie extracorporelle par ondes de choc (TEOC) ?
Thérapie extracorporelle par ondes de choc (ESWT) est un traitement non invasif qui délivre des ondes acoustiques de haute énergie aux tissus lésés. Ces ondes génèrent des changements de pression rapides, déclenchant des réponses biologiques aux niveaux cellulaire et moléculaire. Deux technologies principales génèrent des ondes de choc : électromagnétique et piézoélectrique. Les systèmes électromagnétiques utilisent un champ magnétique pour accélérer une membrane, tandis que les systèmes piézoélectriques reposent sur des cristaux qui se déforment sous l'effet du courant électrique, produisant des ondes acoustiques précises. Pendant le traitement, un applicateur portatif est placé sur la zone douloureuse, un gel assurant un transfert optimal de l'énergie. Les paramètres clés, tels que l'intensité de l'énergie, la fréquence des impulsions et le nombre total de chocs, sont personnalisés en fonction de la blessure et du profil du patient. La plupart des plans de traitement nécessitent plusieurs séances réparties sur plusieurs semaines. L'ESWT moderne propose deux types de traitement : les ondes de choc focalisées pour des effets plus profonds et ciblés et les ondes de choc radiales pour un traitement plus large et superficiel. Le choix dépend de la profondeur de la lésion et des objectifs cliniques.
Mécanismes d'action biologiques
L'efficacité thérapeutique de la thérapie par ondes de choc découle de sa capacité à déclencher simultanément plusieurs processus biologiques, créant ainsi une réponse de guérison globale qui s'attaque à la fois aux symptômes et à la physiopathologie sous-jacente de la tendinopathie fessière.
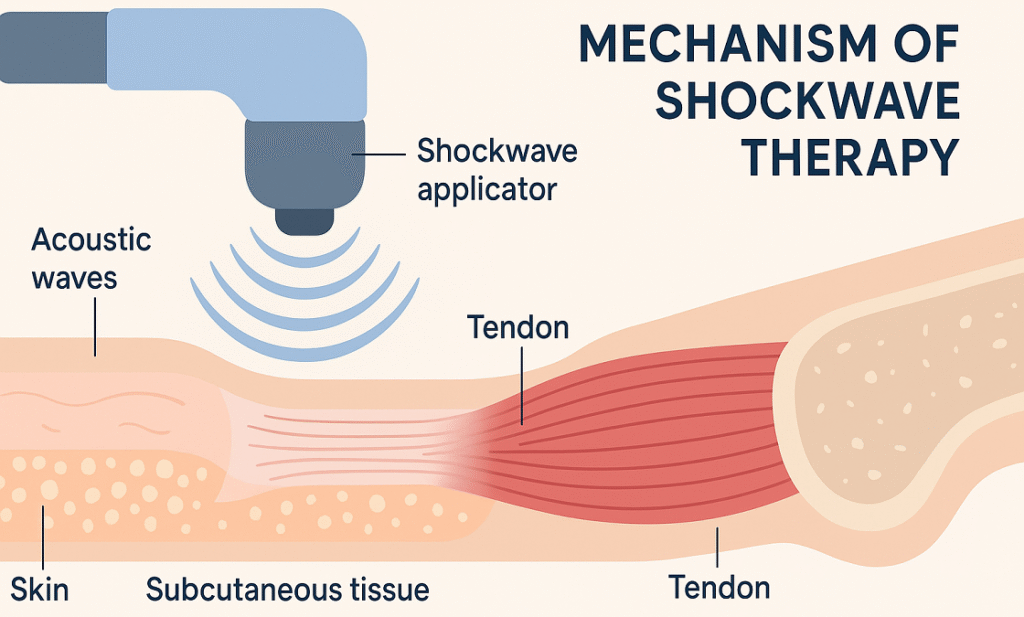
Mécanotransduction et réponse cellulaire
La mécanotransduction est la façon dont les cellules convertissent les forces mécaniques en signaux biochimiques. Lorsque les ondes de choc frappent le tissu tendineux, elles activent des canaux ioniques mécanosensibles, déclenchant des voies cellulaires qui produisent des facteurs de croissance clés tels que le VEGF, le bFGF et le TGF-β. Ces facteurs favorisent l'angiogenèse, la prolifération cellulaire et la formation de la matrice extracellulaire. Les ondes de choc activent également les voies de l'oxyde nitrique, améliorant ainsi le flux sanguin et l'apport en nutriments. Les cellules souches et progénitrices sont recrutées et se différencient en ténocytes, ce qui favorise la régénération des tendons. Les forces mécaniques contribuent à aligner les fibres de collagène, ce qui rétablit la force et améliore la capacité de charge du tendon.
Néovascularisation et régénération des tissus
La thérapie par ondes de choc stimule la néovascularisation - la formation de nouveaux vaisseaux sanguins - dans les zones tendineuses mal vascularisées. Ceci est crucial dans le cas de la tendinopathie fessière, où la dégénérescence se produit souvent dans des zones hypoxiques. Les ondes de choc stimulent les cellules endothéliales pour qu'elles forment des capillaires, améliorant ainsi l'apport en oxygène et en nutriments tout en éliminant les déchets et l'inflammation. Elles activent également les cellules souches locales et régulent les métalloprotéinases matricielles (MMP), équilibrant ainsi la dégradation et la synthèse des tissus. Cette double action favorise le remplacement de la matrice tendineuse endommagée par des tissus sains, accélérant ainsi la récupération et améliorant la résilience des tissus.
Modulation de la douleur par la théorie du contrôle des portes
La thérapie par ondes de choc réduit la douleur en partie grâce à la théorie du contrôle de la porte. Le traitement stimule les fibres nerveuses sensorielles de grand diamètre qui suppriment les signaux de douleur provenant des fibres nociceptives plus petites, offrant ainsi un soulagement immédiat. Il diminue également la substance P, un neuropeptide lié à la douleur, et encourage la libération d'opioïdes endogènes. Ces effets combinés contribuent à réduire la douleur aiguë et chronique. En agissant sur les voies périphériques et centrales, la thérapie par ondes de choc offre un soulagement global de la douleur, particulièrement efficace pour les tendinopathies fessières de longue date.
Synthèse du collagène et remodelage du tendon
Les ondes de choc favorisent la cicatrisation des tendons en stimulant les fibroblastes et en augmentant la synthèse du collagène de type I, principal composant des tendons sains. Elles contribuent également à aligner les nouvelles fibres de collagène pour une meilleure résistance à la traction. La thérapie régule les MMP et leurs inhibiteurs, assurant un processus équilibré de dégradation et de reconstruction du collagène. Au fil du temps, ce remodelage contrôlé remplace les tissus désorganisés et endommagés par des fibres tendineuses plus fortes et plus élastiques, rétablissant ainsi la fonction et la résilience.
Preuves scientifiques et études de recherche
L'efficacité de la thérapie par ondes de choc pour la tendinopathie fessière est bien étayée par la recherche clinique. Les méta-analyses et les revues systématiques font état d'un soulagement significatif de la douleur et d'une amélioration de la fonction par rapport au placebo. Un important essai contrôlé randomisé publié dans The American Journal of Sports Medicine a montré une réduction de 70% de la douleur et une amélioration de la fonction après un traitement par ondes de choc, avec des bénéfices qui durent 12 mois et des effets indésirables minimes. Les essais comparatifs mettent en évidence de meilleurs résultats à long terme que les injections de corticostéroïdes, en particulier en ce qui concerne la préservation de la santé des tendons. Les études d'imagerie, telles que l'échographie et l'IRM, confirment la guérison structurelle du tendon, avec une diminution de l'épaisseur du tendon et une normalisation de l'échogénicité qui correspondent aux améliorations cliniques.
Taux de réussite et résultats cliniques
La thérapie par ondes de choc montre des taux de réussite entre 65% et 85% pour la tendinopathie fessière, définis par la réduction de la douleur, l'amélioration de la fonction et la satisfaction du patient. Les meilleurs résultats sont liés à une intervention précoce, à un âge plus jeune et à l'absence de comorbidités telles que l'arthrose. Les cas chroniques peuvent nécessiter plus de séances ou des thérapies complémentaires. Les études à long terme font état d'une amélioration soutenue jusqu'à un an après le traitement, bien que certains patients bénéficient de séances d'entretien, en particulier ceux qui présentent des problèmes biomécaniques persistants.
Place de l'onde de choc dans l'algorithme de traitement
L'intégration de la thérapie par ondes de choc dans la prise en charge globale de la tendinopathie fessière nécessite un examen minutieux du calendrier de traitement, des caractéristiques du patient et des interventions concomitantes. Comprendre la place de cette modalité dans l'algorithme thérapeutique plus large permet d'obtenir des résultats optimaux tout en évitant les traitements inutiles ou les retards de guérison.
Traitements de première intention : Quand commencer par un traitement conservateur
La prise en charge conservatrice constitue la base du traitement de la tendinopathie fessière, la plupart des directives cliniques recommandant un essai d'interventions non invasives avant d'envisager des options plus agressives. Cette approche repose sur le principe que de nombreux cas de tendinopathie peuvent être résolus par une modification appropriée des facteurs aggravants et une rééducation ciblée.
Repos et modification de l'activité
La prise en charge de la tendinopathie fessière commence par l'adaptation des activités qui sollicitent le tendon. Le repos total est déconseillé, car il peut entraîner une faiblesse musculaire et aggraver l'affection. L'accent est plutôt mis sur le "repos relatif", qui réduit le stress sur le tendon tout en maintenant le mouvement général et la forme physique. Les patients sont invités à éviter les actions qui provoquent des symptômes, comme la position assise prolongée sur des surfaces dures ou l'abduction répétitive de la hanche. Les stratégies comprennent la modification des mouvements quotidiens, comme la montée des escaliers ou l'entrée dans une voiture, afin de réduire l'irritation. L'intensité de l'exercice peut être réduite de 50 à 70%, avec des alternatives choisies pour maintenir le conditionnement. Lorsque les symptômes s'améliorent, la charge est réintroduite progressivement en suivant une progression guidée par les symptômes afin d'encourager l'adaptation du tendon sans aggravation.
AINS et traitement de la douleur
Les AINS aident à gérer la douleur dans la tendinopathie fessière, bien que leur rôle dans la réduction de l'inflammation soit limité. Le soulagement de la douleur permet aux patients de s'engager dans la rééducation. Les AINS topiques comme le diclofénac sont souvent préférés car ils ont moins d'effets secondaires systémiques. Une utilisation à court terme (2 à 4 semaines) pendant les poussées est généralement efficace, mais une utilisation à long terme peut entraver la cicatrisation des tendons en affectant la production de prostaglandines et de collagène. Les patients dont l'usage des AINS est restreint peuvent envisager l'utilisation d'acétaminophène, de capsaïcine topique ou d'une thérapie par la glace. La prise en charge de la douleur doit être personnalisée, en tenant compte des antécédents et des préférences du patient, dans le but de favoriser le mouvement et la rééducation plutôt que de masquer les symptômes à long terme.
Thérapie physique et rééducation par l'exercice
La rééducation par l'exercice est essentielle au traitement de la tendinopathie fessière. Les exercices de renforcement excentrique, en particulier pour l'abduction de la hanche et la rotation externe, favorisent la guérison du tendon en améliorant la structure du collagène et la tolérance à la charge. Le programme cible également les facteurs biomécaniques, en renforçant l'ensemble de la chaîne cinétique inférieure, y compris les pieds, les hanches et le tronc. La rééducation commence par des exercices isométriques pour développer la force initiale, suivis d'un entraînement isotonique et fonctionnel. La mise en charge progressive est essentielle pour l'adaptation des tissus. Les programmes durent généralement de 12 à 16 semaines, avec des réévaluations régulières pour adapter la progression et garantir une récupération efficace et axée sur les objectifs.
Quand envisager la thérapie par ondes de choc ?
La décision d'intégrer la thérapie par ondes de choc dans le plan de traitement nécessite une évaluation minutieuse de multiples facteurs, notamment la durée des symptômes, la réponse au traitement conservateur et les caractéristiques propres au patient qui peuvent influencer le succès du traitement.
La durée des symptômes comme guide
La thérapie par ondes de choc est généralement envisagée après 3 à 6 mois de traitement conservateur si les symptômes persistent. Cette période permet une guérison naturelle tout en évitant une gêne prolongée. La tendinopathie aiguë (<3 mois) répond souvent bien à la rééducation seule, mais les cas chroniques peuvent nécessiter les effets biologiques supplémentaires des ondes de choc. Il est important d'établir des calendriers personnalisés. Si la douleur persiste après 6 à 8 semaines de rééducation adéquate, ou si elle limite considérablement les fonctions quotidiennes ou professionnelles, une intervention plus rapide peut être nécessaire, en particulier pour les athlètes ou les personnes exerçant des métiers exigeants sur le plan physique. Des signes cliniques tels qu'une raideur matinale prolongée, une douleur nocturne ou une difficulté à effectuer des activités de base peuvent indiquer qu'il est nécessaire d'intensifier le traitement. Les objectifs du patient, la charge des symptômes et la qualité de vie globale doivent guider la prise de décision.
Critères de sélection des patients
Une sélection rigoureuse des patients améliore les résultats de la thérapie par ondes de choc. Les candidats idéaux présentent une tendinopathie fessière confirmée avec une douleur latérale localisée de la hanche et une imagerie de soutien. Les patients âgés de 30 à 70 ans sont ceux qui répondent le mieux, les plus jeunes pouvant se rétablir de manière conservatrice et les plus âgés pouvant présenter une dégénérescence plus complexe. Les contre-indications sont la grossesse, les stimulateurs cardiaques, le cancer actif ou les troubles de la coagulation. Les patients doivent également avoir des attentes réalistes et accepter de modifier leurs activités pendant le traitement. Des facteurs psychologiques tels que l'évitement de la peur, la dépression ou le catastrophisme peuvent réduire la réussite du traitement. La prise en charge de ces problèmes parallèlement aux soins physiques - éventuellement avec un soutien en matière de santé mentale - améliore les résultats globaux et la satisfaction des patients.
Combiner les ondes de choc et la rééducation
Il a été démontré que la combinaison synergique de la thérapie par ondes de choc avec des programmes de rééducation structurés produisait des résultats supérieurs à ceux de l'une ou l'autre intervention seule. Cette approche intégrée exploite les effets biologiques de la thérapie par ondes de choc tout en abordant les aspects biomécaniques et fonctionnels de la récupération par le biais d'une prescription d'exercices ciblés.

Intégration séquentielle ou simultanée
La rééducation peut être programmée de manière séquentielle ou simultanée avec la thérapie par ondes de choc. Les protocoles séquentiels commencent par des séances d'ondes de choc pour réduire la douleur, suivies d'une rééducation lorsque les symptômes s'atténuent, ce qui est idéal pour les patients dont les niveaux de douleur élevés empêchent de faire de l'exercice. L'intégration simultanée associe la thérapie par ondes de choc et l'exercice physique. Cette approche utilise la charge mécanique de la rééducation pour renforcer les effets réparateurs des ondes de choc. Elle encourage le remodelage des tissus et l'amélioration fonctionnelle grâce à une stimulation combinée. Des études récentes soutiennent les méthodes simultanées, montrant de meilleurs résultats grâce à la synergie entre l'exercice et les effets des ondes de choc. En fin de compte, le choix du traitement dépend de la gravité des symptômes, de la tolérance du patient et des objectifs thérapeutiques.
Éviter les erreurs courantes en matière de réhabilitation
Les erreurs de rééducation peuvent nuire à la thérapie par ondes de choc. Une erreur courante consiste à faire des exercices trop rapidement après le traitement, ce qui risque d'entraîner une surcharge des tissus et des poussées. Les exercices doivent être stimulants mais rester dans les limites de la tolérance - cette "fenêtre thérapeutique" garantit une adaptation sans dommage. Se concentrer uniquement sur la force des fessiers est également problématique. Ignorer les tensions au niveau des fléchisseurs de la hanche, les faiblesses au niveau du tronc ou les dysfonctionnements au niveau des mouvements peut conduire à passer à côté des causes sous-jacentes. Une approche globale du corps est essentielle. Revenir trop tôt à des activités aggravantes peut inverser les progrès. Une progression structurée et basée sur des critères, plutôt que sur les symptômes, est essentielle pour prévenir les nouvelles blessures et favoriser une guérison durable.
Rôle des programmes d'exercices à domicile (PEAD)
Les programmes d'exercices à domicile (PEAD) prolongent les avantages de la thérapie en clinique et favorisent le rétablissement à long terme. Les programmes d'exercices à domicile doivent être adaptés, progressifs et mis à jour régulièrement en fonction de l'amélioration et des objectifs du patient. Les éléments clés comprennent l'étirement des muscles tendus, le renforcement du complexe fessier et le réentraînement des mouvements fonctionnels. La simplicité et la clarté sont essentielles : les patients doivent exécuter les exercices correctement et régulièrement. Des outils de soutien tels que des guides écrits, des vidéos ou des applications permettent de s'assurer de l'adhésion et de l'exécution correcte des exercices. Une réévaluation continue permet de maintenir l'efficacité du programme, en passant des activités de base à des activités plus complexes ou spécifiques au sport, au fur et à mesure que la récupération progresse.
Quelle est la comparaison avec d'autres traitements ?
Comprendre l'efficacité relative, les risques et les avantages de la thérapie par ondes de choc par rapport aux autres options de traitement permet de prendre des décisions éclairées et de choisir le traitement approprié pour chaque patient.
Injections de corticostéroïdes
Les injections de corticostéroïdes soulagent rapidement la douleur en supprimant l'inflammation, mais peuvent nuire à la santé des tendons à long terme. Des études montrent que si ces injections réduisent rapidement les symptômes, la douleur réapparaît souvent dans les 3 à 6 mois qui suivent. La thérapie par ondes de choc, en revanche, favorise la cicatrisation des tissus et offre des avantages plus durables. Contrairement aux stéroïdes, elle stimule la régénération au lieu de simplement supprimer l'inflammation. L'utilisation répétée de corticostéroïdes augmente le risque d'affaiblissement ou de rupture du tendon. La thérapie par ondes de choc présente un profil d'effets secondaires beaucoup plus sûr, se limitant généralement à un inconfort temporaire ou à une légère irritation de la peau. En raison de ces risques et de leur durabilité limitée, les corticostéroïdes sont de moins en moins utilisés pour le traitement à long terme des tendinopathies.
Injections de plasma riche en plaquettes (PRP)
Les injections de PRP utilisent les plaquettes du patient pour apporter des facteurs de croissance au tendon. Comme la thérapie par ondes de choc, la PRP favorise la guérison et ne se contente pas de soulager les symptômes. Certaines études montrent des résultats comparables entre la PRP et la thérapie par ondes de choc. Cependant, la thérapie par ondes de choc est non invasive, moins coûteuse et évite les risques liés aux injections. La combinaison de la PRP et de la thérapie par ondes de choc peut améliorer les résultats dans les cas graves ou résistants. Cependant, en raison de sa simplicité et de sa répétabilité, les patients préfèrent souvent la thérapie par ondes de choc à la PRP, qui est limitée par le coût et l'inconfort de l'injection.
Interventions chirurgicales
La chirurgie est une solution de dernier recours pour la tendinopathie fessière lorsque les options conservatrices échouent. L'intervention peut consister en un débridement du tendon, une bursectomie ou une réparation du tendon. Les taux de réussite de la chirurgie varient (60-90%) et comportent des risques tels que l'infection, les lésions nerveuses et une longue convalescence (3-6 mois). En revanche, la thérapie par ondes de choc présente peu de risques, ne nécessite pas de temps d'arrêt et permet aux patients de poursuivre leurs activités quotidiennes pendant le traitement. De nombreux patients éligibles à une intervention chirurgicale peuvent l'éviter en recourant à la thérapie par ondes de choc. Elle est également plus rentable que la chirurgie si l'on tient compte des frais d'hospitalisation, d'anesthésie et de rééducation.
Considérations pratiques et FAQ
Comprendre les aspects pratiques de la thérapie par ondes de choc aide les patients et les prestataires de soins de santé à prendre des décisions éclairées sur la mise en œuvre du traitement, à définir des attentes appropriées et à optimiser les résultats grâce à une préparation adéquate et à des soins post-traitement.
La thérapie par ondes de choc est-elle douloureuse ?
La douleur ressentie pendant la thérapie par ondes de choc varie d'un patient à l'autre, en fonction de la tolérance, des paramètres de traitement et de la zone traitée. La plupart des patients font état d'une sensation de pulsation profonde, inconfortable mais tolérable. L'inconfort est généralement le plus fort au cours des premières minutes et s'atténue au fur et à mesure de la séance, en partie grâce aux effets analgésiques de la thérapie. Pour améliorer le confort, les cliniciens commencent souvent par des intensités plus faibles et augmentent progressivement l'énergie. Les appareils modernes offrent des applicateurs et des protocoles adaptables pour un confort personnalisé. Après le traitement, des douleurs similaires à la fatigue post-exercice peuvent apparaître, mais elles disparaissent généralement dans les 24 à 48 heures. Certains patients peuvent ressentir une poussée temporaire de symptômes au cours de la première semaine, ce qui est normal et indique la guérison des tissus.
Considérations relatives à la dégénérescence du tendon liée à l'âge
Les tendons vieillissants guérissent plus lentement en raison de la diminution du collagène, de l'irrigation sanguine et de l'élasticité. Ces changements ont un impact sur les résultats du traitement et nécessitent une planification minutieuse pour les adultes plus âgés. Malgré ces difficultés, la thérapie par ondes de choc reste efficace avec des protocoles modifiés. Des niveaux d'énergie plus faibles peuvent être utilisés au début, avec une progression graduelle. Un plus grand nombre de séances peut être nécessaire pour obtenir des résultats. Les conditions médicales telles que le diabète ou les maladies cardiovasculaires et les médicaments (par exemple, les anticoagulants) doivent être prises en compte. Un plan de rééducation adapté est essentiel, se concentrant sur la force, l'équilibre et la correction biomécanique pour favoriser la guérison des tendons et prévenir les récidives chez les populations vieillissantes.
Puis-je reprendre mes activités pendant le traitement ?
Les patients doivent éviter les activités à fort impact ou aggravantes (par exemple, la course à pied, la marche prolongée) pendant la thérapie par ondes de choc, mais un repos complet n'est pas nécessaire. Les activités à faible impact, comme la natation ou le vélo, sont généralement sans danger si les symptômes ne s'aggravent pas. Un retour progressif à une activité normale est recommandé après la fin du traitement, à partir de 2 à 4 semaines après le traitement, en fonction de la douleur, des progrès fonctionnels et de l'imagerie si nécessaire. L'activité professionnelle doit être évaluée individuellement. Certains patients peuvent continuer à travailler avec des ajustements, tandis que d'autres peuvent avoir besoin de restrictions à court terme. La communication avec les employeurs ou les services de santé au travail peut favoriser la poursuite du travail en toute sécurité.
Y a-t-il des contre-indications ou des effets secondaires ?
La thérapie par ondes de choc est généralement sûre, mais il existe des contre-indications. Les contre-indications absolues sont la grossesse, les tumeurs malignes dans la zone de traitement et la proximité de stimulateurs cardiaques ou d'implants. Les troubles de la coagulation, les infections et les anticoagulants sont des contre-indications relatives et doivent faire l'objet d'une évaluation individuelle. Les effets secondaires courants, tels que de légères ecchymoses, des rougeurs ou des gonflements, disparaissent en quelques jours. Certains patients présentent une poussée temporaire de symptômes, qui reflète une réaction de guérison. Les risques rares comprennent l'irritation des nerfs ou les lésions tissulaires dues à une énergie excessive. Ces risques peuvent être évités grâce à une technique appropriée, au réglage de l'équipement et à l'intervention de cliniciens compétents.
Couverture d'assurance et considérations relatives aux coûts
La couverture de la thérapie par ondes de choc varie. Alors que certains assureurs la couvrent pour des affections telles que la fasciite plantaire ou le tennis elbow, la couverture de la tendinopathie fessière peut nécessiter une autorisation préalable ou ne pas être disponible. Malgré les coûts initiaux, la thérapie par ondes de choc peut réduire les dépenses à long terme en évitant la chirurgie, les médicaments et le temps de travail perdu. Certaines cliniques proposent des forfaits ou des plans de paiement pour les personnes qui paient de leur poche. Si l'on tient compte des coûts directs et indirects, tels que la perte de productivité ou la diminution de la qualité de vie, la thérapie par ondes de choc s'avère souvent rentable au fil du temps.
Résumé : Une option puissante pour le soulagement de la tendinopathie fessière
La thérapie par ondes de choc s'est imposée comme un traitement efficace et non invasif pour la tendinopathie fessière, en particulier dans les cas qui ne répondent pas aux soins conservateurs. Elle favorise la cicatrisation du tendon par des mécanismes mécaniques et biologiques, offrant un soulagement de la douleur et une amélioration fonctionnelle avec un risque minimal. Les résultats optimaux dépendent du moment choisi - généralement après 6 à 12 semaines d'échec de la rééducation - et de la sélection rigoureuse des patients. L'intégration dans un programme de rééducation structuré améliore les résultats, les exercices à domicile jouant un rôle clé dans le succès à long terme. Comparée aux injections de corticostéroïdes ou de PRP, la thérapie par ondes de choc offre des avantages durables sans procédures invasives ni risques liés aux injections. Dans de nombreux cas, elle peut aider les patients à éviter toute intervention chirurgicale. Son innocuité, les preuves cliniques de plus en plus nombreuses et son profil de coût favorable en font une option puissante et accessible pour la prise en charge de la douleur latérale chronique de la hanche. Utilisée judicieusement et dans le cadre d'un plan de traitement complet, la thérapie par ondes de choc peut améliorer de manière significative la qualité de vie des patients souffrant de tendinopathie fessière.
Références
- Thérapie par ondes de choc pour la tendinopathie
- La thérapie par ondes de choc contre la tendinopathie
- Efficacité à long terme de la thérapie par ondes de choc extracorporelles combinée, focalisée et radiale pour la pathologie du tendon du moyen fessier : Une étude pilote
- Résultats à long terme de la thérapie par ondes de choc extracorporelles à basse énergie sur la tendinopathie fessière documentée par l'imagerie par résonance magnétique
