はじめに骨の健康を再考する
骨生理学の理解が進むにつれ、医学の最も差し迫った課題の1つに対処するための革新的な治療アプローチが出現している。機械医学と骨生物学の交差点は、特に身体の自然治癒機構を利用する非侵襲的技術を通じて、骨格障害の治療に新たな道を開いている。
世界的に増加する骨粗鬆症の負担
骨粗鬆症は全世界で2億人以上が罹患しており、約1,030万人のアメリカ人がこの衰弱状態にある。世界保健機関(WHO)は、特に閉経後の女性や高齢者の間で、骨粗鬆症を公衆衛生上の主要な懸念事項としている。その経済的負担は、直接的な医療費、リハビリ費用、生産性の損失などを含めると、米国だけでも年間$200億ドルを超える。世界中の医療システムは骨粗鬆症性骨折の連鎖的影響に苦慮しており、しばしば長期入院、外科的介入、長期介護の必要性につながっている。
従来の骨粗鬆症治療の限界
ビスフォスフォネート、選択的エストロゲン受容体モジュレーター(SERM)、副甲状腺ホルモンアナログなど、現在の薬理学的介入には大きな課題がある。これらの薬剤はしばしば胃腸障害、顎骨壊死、非典型的大腿骨骨折、心血管合併症を引き起こす。複雑な投与スケジュールと副作用のために、患者のコンプライアンスには依然として問題がある。さらに、従来の治療法は骨形成を積極的に促進するのではなく、骨吸収を遅らせることに主眼を置いており、骨粗鬆症の根本的な病態生理に対処する上で治療上のギャップが残されている。
骨再生の可能性を秘めた衝撃波治療の紹介
体外式 衝撃波治療 (ESWT)は、薬剤による介入から機械的刺激によるアプローチへのパラダイムシフトを意味する。この非侵襲的な方法は、音響波を利用して機械的伝達経路を誘発し、骨芽細胞活性と骨基質合成を刺激する可能性がある。全身投与を必要とする従来の治療法とは異なり、衝撃波治療は全身への曝露を最小限に抑えながら、標的を絞った局所的な介入を提供する。細胞代謝を促進し、血管新生を促進し、再生過程を刺激するこの治療の能力は、従来の骨粗鬆症管理戦略の有望な補助あるいは代替療法として位置づけられる。
骨粗鬆症とは何か?
骨喪失の病態生理を理解することは、新たな治療的介入を評価する上で極めて重要な背景となる。骨粗鬆症は、微細構造の劣化と骨強度の低下を特徴とする複雑な代謝疾患であり、骨格系の構造的完全性と生体力学的特性を根本的に変化させる。
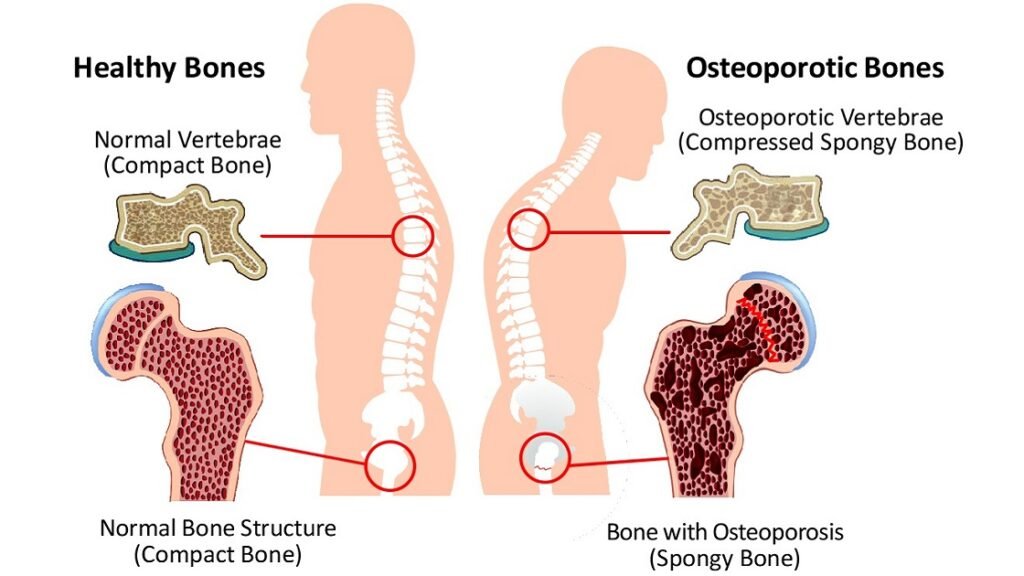
定義と骨密度への影響
骨粗鬆症は、臨床的には二重エネルギーX線吸収測定法(DEXA)による骨密度(BMD)Tスコアが-2.5以下と定義される。この病態は、破骨細胞による骨吸収と骨芽細胞による骨形成の不均衡から生じ、過剰な骨破壊を助長する。海綿骨の構造は損なわれ、海綿骨の厚さは減少し、海綿骨の離開は増大し、連結性は低下する。また、皮質骨は菲薄化し、空隙率が増加するため、機械的ストレスに耐える骨の能力が低下し、骨折しやすくなる。
一般的な症状と危険因子
骨粗鬆症は骨折が起こるまで無症状のことが多く、"沈黙の病気 "と呼ばれている。初期の指標としては、身長の低下、前かがみの姿勢(後弯)、椎体圧迫骨折による背部痛などがある。主な危険因子は、高齢、女性、エストロゲン欠乏、遺伝的素因、カルシウムとビタミンDの摂取不足、座りがちな生活、喫煙、過度の飲酒、副腎皮質ステロイドを含む特定の薬剤などである。二次的な原因としては、内分泌疾患、吸収不良症候群、慢性腎臓病、骨代謝やミネラルのホメオスタシスに影響を及ぼす炎症性疾患などが挙げられる。
未治療の骨粗鬆症がもたらす長期的影響
進行性の骨喪失は壊滅的な合併症を引き起こし、股関節骨折は1年以内の死亡率20%、生存者の後遺障害50%をもたらす。椎体圧迫骨折は慢性疼痛、脊椎変形、QOLの低下を引き起こす。多発骨折の累積効果は、機能低下、社会的孤立、心理的苦痛の連鎖を引き起こす。入院、外科手術、長期療養を繰り返すことで、医療利用は指数関数的に増加する。経済的負担は、直接的な医療費だけでなく、介護者の出費、家の改築、生産性の低下など、家族全体に及ぶ。
衝撃波治療について
医療における音響波の治療応用は、砕石術のために導入されて以来、大きく発展してきた。現代の衝撃波治療は、組織再生への洗練されたアプローチであり、正確に制御された機械的エネルギーを利用して細胞反応を刺激し、さまざまな医療専門分野の治癒プロセスを促進します。
衝撃波治療とは?
衝撃波治療では、専用のアプリケーターを通して標的組織に高エネルギーの音響パルスを照射する。これらの圧力波は組織内に機械的ストレスを発生させ、細胞挙動と組織リモデリングに影響を与える機械伝達カスケードを開始させる。この治療法は、制御された機械的刺激が身体の自然治癒機構を強化するという原理に基づいている。臨床応用は整形外科、泌尿器科、心臓病学、創傷治療など多岐にわたり、この治療法の多様性を示している。非侵襲的な治療法であるため外科手術のリスクがなく、治療的介入を必要とする特定の解剖学的部位に的を絞った介入を行うことができる。
衝撃波の種類放射状と集束
ラジアル衝撃波は、アプリケーター先端から外側に広がる圧力波を発生させ、中程度のエネルギー密度でより広い治療領域を作り出します。このタイプは組織に約30~40mm浸透し、表面的な筋骨格系の症状に効果的です。集束衝撃波は、組織内の特定の深さにエネルギーを集中させ、正確な解剖学的ターゲットでより高いエネルギー密度を実現します。焦点深度は10~100mmまで調整可能で、より深い構造の治療をより正確に行うことができる。エネルギーパラメータは、放射状波で0.1~0.5mJ/mm²、集束アプリケーションで0.1~1.0mJ/mm²で、治療プロトコルは臨床的適応に基づいて異なります。
衝撃波治療が細胞レベルでどのように作用するか
衝撃波はインテグリンの活性化を通じてメカノトランスダクションを誘発し、遺伝子発現とタンパク質合成に影響を与える細胞内シグナル伝達カスケードを引き起こす。メカノトランスダクションは、機械的刺激(音響波のパルス)をポジティブな細胞治癒反応に変換する。この治療は、一酸化窒素産生を刺激し、カルシウムシグナル伝達を増強し、骨形成タンパク質(BMP)やトランスフォーミング成長因子β(TGF-β)などの成長因子を活性化する。細胞膜の透過性は、栄養の取り込みと老廃物の排出を増加させる。血管内皮増殖因子(VEGF)のアップレギュレーションにより血管新生が促進され、組織灌流と酸素供給が改善され、再生プロセスがサポートされる。
整形外科と理学療法における確立された使用法
衝撃波治療は、足底筋膜炎、外側上顆炎、石灰沈着性腱症、非癒合骨折の治療に広く受け入れられている。このような有利な特性と、明らかに良好な費用対効果から、衝撃波療法は癒合遅延骨折や非癒合骨折の第一選択治療となっている。この治療法は、骨癒合の促進、慢性疼痛の軽減、機能的転帰の改善において有効性を示している。臨床プロトコールでは、通常3~5回の治療セッションを毎週行い、組織の深さと病態の重症度に応じてエネルギーパラメーターを調整する。様々な筋骨格系の疾患において、成功率は60~90%であり、副作用は最小限に抑えられ、患者の満足度も高いことが複数の臨床研究で報告されている。
科学衝撃波治療は骨粗鬆症を治療できるか?
骨粗鬆症治療における衝撃波治療の科学的基盤は、骨メカノバイオロジーの基本原理に基づいている。機械的刺激が骨リモデリングプロセスに影響を与えることが研究で証明されており、音響波が骨粗鬆症性骨喪失の根底にある病態生理学的メカニズムにどのように対処できるかについての洞察を提供している。
力学的ストレスと骨リモデリング(メカノトランスダクション)
骨組織は、骨細胞、骨芽細胞、破骨細胞が関与する高度なメカノトランスダクション経路を通じて機械的負荷に応答する。メカノトランスダクションは、機械的負荷による細胞外マトリックスの調節と細胞内活性との間のリンクを提供する。骨細胞は、その樹状突起と管腔ネットワークを通して機械的変形を感知し、骨形成と骨吸収を制御するシグナル分子を放出する。Wnt/β-カテニン経路は、力学的に誘導される骨形成において重要な役割を果たしており、一方スクレロスチンは負の制御因子として働いている。骨細胞の一次繊毛はメカノセンサーとして機能し、体液の流れを感知し、骨芽細胞の分化と骨マトリックス産生に影響を与える力学的シグナルを伝達する。
骨芽細胞の活性化と骨マトリックス産生
衝撃波治療は複数の分子経路を通じて骨芽細胞の増殖と分化を刺激する。ESW療法は、TGF-β/SMAD2経路を介して骨形成を促進し、骨粗鬆症の骨量減少を予防し、低エネルギー流密度のESW療法によって骨芽細胞の分化をより効果的に促進することができる。この治療はアルカリホスファターゼ活性を高め、I型コラーゲンの合成を増加させ、骨マトリックスのミネラル化を促進する。BMP-2、BMP-7、およびインスリン様成長因子-1(IGF-1)を含む成長因子は、衝撃波の適用後にアップレギュレートされる。これらの分子変化は、骨粗鬆症の実験モデルにおける骨形成率の増加と海綿体構造の改善につながる。
前臨床エビデンス:動物モデルが示すもの
動物実験から、衝撃波治療が骨形成に有効であるという有力な証拠が得られている。骨粗鬆症は骨密度(BMD)の低下、骨質の劣化、骨の微細骨折を引き起こすが、衝撃波治療がこれらの問題に対処できることが研究で示されている。卵巣摘出ラットモデルでは、衝撃波治療により骨密度が増加し、海綿体の微細構造が改善され、生体力学的特性が向上した。組織形態学的分析では、骨芽細胞表面積、骨形成率、ミネラル付着率の増加が明らかになった。この治療法はまた、NF-κB経路の阻害を通じて破骨細胞の活性を低下させる。治療プロトコールでは通常、低エネルギー(0.1~0.3mJ/mm²)の衝撃波を週2~3回、4~8週間照射し、最適な骨形成反応を示す。
臨床所見:癒合遅延、非癒合、脆弱性骨折
ヒトを対象とした臨床研究では、衝撃波治療がさまざまな場面で骨治癒を促進する効果があることが実証されている。この研究では、ESWTが局所BMDを効率的に改善できることが示された。比較的、高用量が効果的であった。遅発性癒合骨折や非癒合骨折では、衝撃波治療後に70-90%の治癒率を示し、外科的介入の必要性を回避できることが多い。脆弱骨折、特に骨粗鬆症患者では、治癒が促進され、完全な体重負荷までの時間が短縮される。しかし、非選択患者に対する非集中衝撃波治療による1回の治療では、骨密度(BMD)または骨塩量(BMC)の点で何らかの効果があったことから、骨粗鬆症管理には治療プロトコルの最適化が必要であることが示唆された。

骨粗鬆症患者に対する衝撃波治療の利点
衝撃波治療を骨粗鬆症管理に取り入れることの潜在的な利点は、直接的な骨への影響にとどまらない。この治療法は、従来の薬理学的治療に伴う合併症を最小限に抑えながら、骨の健康のさまざまな側面に対処する多面的な介入を提供する。
薬や手術に頼らない痛みの緩和
衝撃波療法は、神経細胞の過剰刺激、サブスタンスPの枯渇、エンドルフィンの放出など、複数の機序によって有意な鎮痛効果をもたらす。この鎮痛効果は、非ステロイド性抗炎症薬(NSAID)の長期使用に伴う胃腸、腎臓、心血管系のリスクを伴わずに生じる。骨粗鬆症性椎体圧迫骨折の患者は、治療後24〜48時間以内に、しばしばかなりの疼痛緩和を経験する。鎮痛効果は数ヵ月間持続するため、オピオイド薬への依存やそれに伴う依存リスクが軽減される。薬剤を使用しないこのアプローチは、複数の合併症を持ち、複雑な投薬レジメンを有する高齢患者にとって特に有用である。
骨の強度と構造を改善する可能性
衝撃波治療は、疼痛管理だけでなく、骨形成過程を刺激することにより、骨の質を直接的に向上させる可能性がある。治療は皮質骨の肥厚を促進し、海綿骨の結合を改善し、標的部位の骨密度を増加させる。生体力学的検査では、衝撃波治療後の骨の強さと硬さの改善が証明されている。過剰な破骨細胞機能を抑制しながら骨芽細胞活性を刺激するこの治療法の能力は、骨形成に有利な環境を作り出す。このような構造的な改善は、骨折リスクの低減と骨格系の力学的能力の強化につながり、骨粗鬆症の基本的な病態生理学に対処する。
バランス、安定性、骨折予防をサポートする
衝撃波治療の効果は周囲の軟部組織にも及び、筋力、プロプリオセプション、バランスコントロールを改善する可能性がある。強化された神経筋機能は転倒リスクを減少させ、これは骨粗鬆症患者の骨折予防の重要な要素である。この治療の鎮痛効果により、患者は体重を支える運動や理学療法プログラムに積極的に参加できるようになる。可動性が改善され、運動恐怖が軽減されることで、全体的な機能的能力が向上する。直接的な骨への効果と神経筋制御の改善とを組み合わせることで、骨の脆弱性と転倒の危険因子の両方に対処する骨折予防への包括的なアプローチが可能になる。
食事、運動、薬の効果を高める
衝撃波治療は、組織の反応性と血流を改善することによって、他の骨粗鬆症介入を相乗的に強化する可能性がある。血管の拡張は、骨組織への栄養供給と薬物分配を促進する。骨代謝に対する治療の効果は、カルシウムとビタミンDの補給の効果を増幅させる可能性がある。疼痛コントロールと可動性が改善することで、運動プログラムの遵守が容易になり、骨の健康に対する機械的負荷の効果が最大限に発揮される。薬理学的治療と組み合わせることで、治療効果を維持しながら、必要な薬物投与量を減らすことができる。この統合的アプローチは、複数の経路を通じて骨粗鬆症に対処し、個々の介入リスクを最小限に抑えながら治療成果を改善する可能性がある。
最も恩恵を受けるのは誰か?
衝撃波治療の適切な候補者を特定するには、個々の患者因子、疾患の重症度、治療目標を注意深く考慮する必要がある。特定の臨床的特徴やリスクプロファイルに基づき、特定の集団はこの治療からより大きな利益を得ることができる。
脆弱性骨折または転倒リスクのある高齢者
骨粗鬆症性骨折を経験した高齢患者は、衝撃波治療介入に理想的な集団である。このような患者は治癒能力が低下していることが多く、複数の合併症があり、外科手術のリスクが高いため、従来の介入は困難である。衝撃波治療の非侵襲的な性質は、骨治癒を促進しながら麻酔リスクを排除する。脆弱性骨折を繰り返す患者には、リスクの高い解剖学的部位に的を絞った治療が有効である。痛みのコントロールと機能的な可動性を改善するこの治療法の能力は、QOL(生活の質)に対する直接的な懸念に対応すると同時に、骨の強度を高めることで将来の骨折リスクを軽減する可能性がある。
早期骨量減少の閉経後女性
急激な骨量減少を経験している閉経後間もない女性は、予防的介入として衝撃波治療が有益である可能性がある。このような人々は、エストロゲン欠乏のために骨のターンオーバーが加速されることが多く、骨形成を促進する介入の候補となる。衝撃波治療の骨組織に対する同化作用は、ホルモンの変化によって生じる異化環境を打ち消すのに役立つかもしれない。衝撃波治療による早期の介入は、確立した骨粗鬆症への進行を遅らせたり予防したりし、長期的な骨折リスクを低減する可能性がある。このアプローチは、ホルモン補充療法に耐えられない女性や非薬物療法を好む女性にとって、特に価値のあるものである。
薬に耐えられない人
骨粗鬆症治療薬による副作用を経験している患者は、衝撃波治療を考慮すべきもう1つの重要な集団である。ビスフォスフォネート系薬剤に対する胃腸の不耐性やホルモン療法に対する禁忌、あるいは長期にわたる薬剤の影響に対する懸念から、患者は別の治療法を求めるようになるかもしれない。この治療法は副作用が少ないため、複数の薬物アレルギーや相互作用のある患者にも適している。特定の骨粗鬆症治療薬を安全に使用できない腎臓病患者には、機械的介入アプローチが有効である。このような患者には、有効性と安全性のバランスを考慮した個別化された治療戦略がしばしば必要とされる。
部位特異的な骨密度低下を伴う患者
人工関節の周囲や特定の解剖学的領域で起こるような局所的な骨量減少パターンは、標的衝撃波治療に特に反応する可能性がある。骨密度の分布が不均一な患者には、リスクの高い部位に焦点を絞った治療が有効であろう。固定術、脳卒中、神経疾患などに伴う局所的な骨量減少は、もう一つの潜在的な適応である。全身的な曝露を伴わずに標的を絞った治療を行うことができるため、局所的な骨量減少パターンへの対応に理想的である。部位特異的治療により、個々の骨密度パターンと骨折リスク評価に基づいた個別化アプローチが可能となる。
セッションに期待すること
衝撃波治療の実際的な側面を理解することで、患者は治療の準備を整え、治療過程に対する現実的な期待を抱くことができる。治療体験は、特定のプロトコル、機器の種類、個々の患者の要因によって異なります。

一般的な衝撃波治療の仕組み
治療セッションは通常15~30分で、まず患者の体位を整え、ターゲット部位へのアクセスを最適化する。皮膚を洗浄し、超音波ジェルを塗布し、アプリケータと組織間の適切な音響結合を確保する。医療従事者は解剖学的ランドマークを確認し、画像研究または臨床検査所見に基づいて治療部位をマーキングする。エネルギーレベル、周波数、パルス数を含む衝撃波パラメータは、確立されたプロトコルに従って調整されます。アプリケータを治療部位全体に体系的に動かし、制御された音響パルスを照射する。患者は治療中に圧迫感や軽い不快感を感じることがありますが、麻酔が必要になることはほとんどありません。
痛みはありますか?副作用と安全性
ほとんどの患者は衝撃波治療中に不快感を感じることはほとんどなく、我慢できる程度の圧迫感や軽いチクチク感であると述べている。痛みのレベルは通常、数値評価スケールで4/10以下にとどまり、不快感は治療終了後すぐに治まります。一般的な副作用としては、治療部位の一時的な皮膚の発赤、軽度の腫脹、時折のあざがあります。これらの副作用は24~48時間以内に消失する。禁忌には、妊娠、ペースメーカーの使用、出血性疾患、活動性の感染症、治療部位の悪性腫瘍などがある。重篤な有害事象はまれで、報告されている研究では感染率は0.1%以下である。治療前の評価によって患者の安全が確保され、潜在的な合併症が同定される。
治療計画の頻度と期間
標準的なプロトコールでは、通常3~6回の治療セッションを1週間間隔で行うが、具体的なレジメンは臨床的適応と患者の反応によって異なる。各セッションは、0.1-0.5mJ/mm²のエネルギー密度で2000-4000のショックパルスを照射する。治療頻度は組織の許容範囲と治癒反応に基づいて調整される。患者によっては、治療効果を持続させるために3~6ヵ月ごとの維持治療が必要になる。効果判定は治療終了後4~6週間後に画像検査、疼痛尺度、機能測定などを用いて行う。プロトコールは個々の反応パターンと臨床結果に基づいて変更されることがある。
調査結果
骨粗鬆症に対する衝撃波治療を支持する科学的根拠は進化し続けており、治療の有効性、安全性、最適なプロトコールなど様々な側面が研究されている。現在の研究では,この治療法の潜在的な利点と限界の両方についての洞察が得られている。
骨治癒のための衝撃波治療を支持する主な研究
複数の臨床試験で、衝撃波治療がさまざまな場面で骨癒合を促進する効果があることが実証されている。遅発性結合骨折の研究では、衝撃波治療後の治癒率は70~85%であり、ほとんどの患者が3~6ヵ月以内に結合を達成したと報告している。骨粗鬆症の動物モデルの研究では、骨密度、海綿体構造、生体力学的特性の有意な改善が示されている。骨密度(BMD)が低いと骨幹部骨折になり、治癒が遅れて質的に低下するため、治療期間が長引き、社会経済的コストが増大すると考えられている。体外衝撃波治療(ESWT)は、このような課題に対する解決策として研究されている。ヒトを対象とした研究では、骨粗鬆症患者の骨折治癒が促進され、機能的転帰が改善したことが実証されている。
骨粗鬆症に関する現在のエビデンスの限界
有望な結果が得られているにもかかわらず、骨粗鬆症における衝撃波治療の現在のエビデンスにはいくつかの限界がある。ほとんどの研究はサンプルサイズが小さく、適切な対照群を欠いているため、統計的検出力と臨床適用性に限界がある。体外衝撃波治療は、以前の動物実験で骨量に顕著な効果を示した。われわれはこのパイロット研究で、非選択患者に対する非集中衝撃波治療による1回の治療で副作用がないことを示した。私たちの研究は、ヒトへの応用においてはさまざまな結果を示している。標準化された治療プロトコールはまだ定義されておらず、研究によってエネルギーレベル、頻度、持続時間に大きなばらつきがある。長期の追跡データが限られているため、治療効果の持続性や合併症の可能性を評価することができない。
整形外科と老年医学の専門家の意見
主要な整形外科専門医は、衝撃波治療の可能性を認めているが、決定的な治療ガイドラインを確立するためにはさらなる研究が必要であることを強調している。老年病専門医は、骨粗鬆症管理のための非薬理学的アプローチ、特に従来の薬物療法に耐えられない患者に対するアプローチに関心を示している。専門機関は、衝撃波治療を主要な介入ではなく、確立された治療の補助として考慮することを推奨している。専門家は、患者の選択、適切な技術トレーニング、現実的な結果の期待の重要性を強調している。コンセンサスは、治療プロトコルを最適化し、この新しい治療法の理想的な候補者集団を特定するための継続的な研究を支持している。
最終的な感想試す価値はあるか?
衝撃波治療は、特に薬物療法に耐えられない患者において、骨粗鬆症の管理に有望で非侵襲的な選択肢を提供する。その安全性、最小限の副作用、そしておそらくNF-κBシグナル伝達経路を介した骨再生を刺激する可能性から、魅力的な補助的治療法である。しかし、現在のエビデンスはまだ予備的なものである。小規模な研究や動物モデルでは有望な結果が得られているが、長期的な有効性を確認し、理想的な候補者を特定するためには、大規模な臨床試験が必要である。衝撃波治療は、標準的な治療に取って代わるのではなく、以下のような治療法として検討されるべきである。 より広範な経営計画の一部特に、局所的な骨量減少や治癒が困難な患者にとっては。患者は医療提供者に相談し、リスク、利益、期待について検討する必要がある。研究が進めば、衝撃波療法は骨粗鬆症治療においてより中心的な役割を果たすかもしれないが、今のところ、ケースバイケースで慎重に検討する価値のある治験中の選択肢であることに変わりはない。
衝撃波治療と骨量減少に関するFAQ
衝撃波療法は薬物療法に取って代わるものではないが、骨芽細胞の活性を刺激し、局所的な骨リモデリングを促進することで、特定の部位の骨密度改善をサポートできる可能性があることが研究で示唆されている。
はい。訓練を受けた専門家による施術であれば、一般的に安全で、副作用もほとんどありません。
高エネルギーの音波を使用して機械伝達を誘発し、標的部位の細胞修復プロセス、血流改善、骨形成を促す。
不快感は通常軽度で、一時的なものである。患者さんによっては、タッピングやスナッピングのような感覚と比較されることもありますが、通常、セッションが終わると消えていきます。
カルシウム、ビタミンD、生活習慣の改善、薬物療法などの標準的な治療と並行して使用するのが最善であり、単独で使用することはできない。
