Os músculos glúteos, que compreendem o trio poderoso dos glúteos máximo, médio e mínimo, servem de base à locomoção humana e à estabilidade pélvica. Quando estes músculos cruciais e os tendões que lhes estão associados ficam comprometidos devido a uma tendinopatia glútea, os doentes sofrem frequentemente de dor lateral da anca debilitante que pode ter um impacto significativo na sua qualidade de vida. Este guia abrangente explora a forma como a terapia por ondas de choque extracorporais (ESWT) emergiu como uma modalidade de tratamento revolucionária para abordar esta condição desafiante.
Introdução
A tendinopatia glútea representa uma das causas mais prevalentes de dor lateral da anca, afectando milhões de indivíduos em todo o mundo, particularmente mulheres com mais de 40 anos de idade. Esta doença degenerativa afecta principalmente os tendões dos glúteos médio e mínimo, onde estes se inserem no trocânter maior do fémur. Compreender a fisiopatologia subjacente e as opções de tratamento é crucial tanto para os prestadores de cuidados de saúde como para os doentes que procuram um alívio eficaz desta doença frequentemente persistente.
O que causa a tendinopatia dos glúteos?
A tendinopatia glútea resulta de microtraumas repetidos nos tendões glúteos, especialmente durante movimentos que requerem abdução e rotação externa da anca. Esta utilização excessiva conduz a uma sobrecarga mecânica, muitas vezes desencadeada por abdutores da anca fracos, padrões de movimento deficientes ou permanência prolongada em pé. Os factores de risco anatómicos incluem uma estrutura pélvica larga, diferenças no comprimento das pernas e ângulos alterados do colo do fémur. Com a idade, os tendões sofrem alterações degenerativas - redução da produção de colagénio e alteração da matriz extracelular - que diminuem a sua resistência. Doenças como a diabetes e a disfunção da tiroide podem prejudicar ainda mais a cicatrização dos tendões. Os traumatismos diretos ou os longos períodos de imobilidade também podem aumentar a vulnerabilidade. Ao nível celular, a doença envolve uma resposta de cicatrização falhada - as fibras normais do tendão tornam-se desorganizadas, com neovascularização e crescimento de nervos. Estas alterações resultam em dor crónica e perda de função.
Quais são as diferentes fases da tendinopatia dos glúteos?
A tendinopatia dos glúteos desenvolve-se em fases progressivas que influenciam a escolha do tratamento. Na fase reactiva, o tendão responde à sobrecarga com um aumento da atividade celular. A estrutura do tendão permanece intacta e a dor ocorre durante ou após a atividade. A fase de degradação do tendão apresenta alterações mais desorganizadas da matriz. A dor torna-se mais persistente e pode estar presente mesmo durante os movimentos diários de rotina. Os tendões endurecem e a sua tolerância à carga diminui. A fase degenerativa envolve uma rutura estrutural importante, morte celular e um fornecimento vascular deficiente. A dor é constante, interrompendo frequentemente o sono e a vida quotidiana. Os tendões nesta fase têm um potencial de cicatrização limitado e respondem mal aos tratamentos conservadores. O reconhecimento destas fases ajuda a adaptar as intervenções à gravidade da doença.
Porque é que este artigo é importante
A tendinopatia glútea é frequentemente mal gerida, com sucesso limitado, utilizando os cuidados padrão. A terapia por ondas de choque apresenta uma alternativa convincente e apoiada por provas. Este artigo tem como objetivo explicar a sua base científica e relevância clínica. Ao associar a investigação atual às estratégias de tratamento do mundo real, ajudamos os médicos a selecionar os candidatos ideais e a integrar eficazmente a terapia por ondas de choque nos planos de reabilitação. Isto permite que os prestadores de serviços tomem decisões informadas e direcionadas. Os pacientes também beneficiam da compreensão do papel da terapia, permitindo discussões mais significativas com a sua equipa de cuidados. Quando bem aplicada, a terapia por ondas de choque melhora os resultados, reduz a frustração e ajuda a restaurar o movimento sem dor - especialmente para aqueles com tendinopatia persistente ou avançada.
Terapia por ondas de choque: Fundamentos Científicos e Mecanismo
A aplicação de energia mecânica para fins terapêuticos tem evoluído significativamente nas últimas décadas, surgindo a terapia por ondas de choque extracorporais como uma modalidade de tratamento sofisticada e não invasiva. Compreender os princípios científicos subjacentes a esta tecnologia é fundamental para apreciar o seu potencial terapêutico no tratamento da tendinopatia glútea.
O que é a Terapia por Ondas de Choque Extracorporal (ESWT)?
Terapia por ondas de choque extracorporais (ESWT) é um tratamento não invasivo que fornece ondas acústicas de alta energia aos tecidos lesionados. Estas ondas geram mudanças rápidas de pressão, desencadeando respostas biológicas a nível celular e molecular. Há duas tecnologias principais que geram ondas de choque: a electromagnética e a piezoeléctrica. Os sistemas electromagnéticos utilizam um campo magnético para acelerar uma membrana, enquanto os sistemas piezoeléctricos se baseiam em cristais que se deformam sob corrente eléctrica, produzindo ondas acústicas precisas. Durante o tratamento, um aplicador portátil é colocado sobre a zona dolorosa, com um gel que assegura uma transferência de energia óptima. Os principais parâmetros - como a intensidade da energia, a taxa de pulsação e o total de choques - são personalizados com base na lesão e no perfil do paciente. A maioria dos planos de tratamento requer várias sessões ao longo de várias semanas. A ESWT moderna oferece dois tipos: ondas de choque focalizadas para efeitos mais profundos e direcionados e ondas de choque radiais para um tratamento mais amplo ao nível da superfície. A escolha depende da profundidade da lesão e dos objectivos clínicos.
Mecanismos biológicos de ação
A eficácia terapêutica da terapia por ondas de choque resulta da sua capacidade de desencadear múltiplos processos biológicos em simultâneo, criando uma resposta de cura abrangente que aborda tanto os sintomas como a fisiopatologia subjacente da tendinopatia glútea.
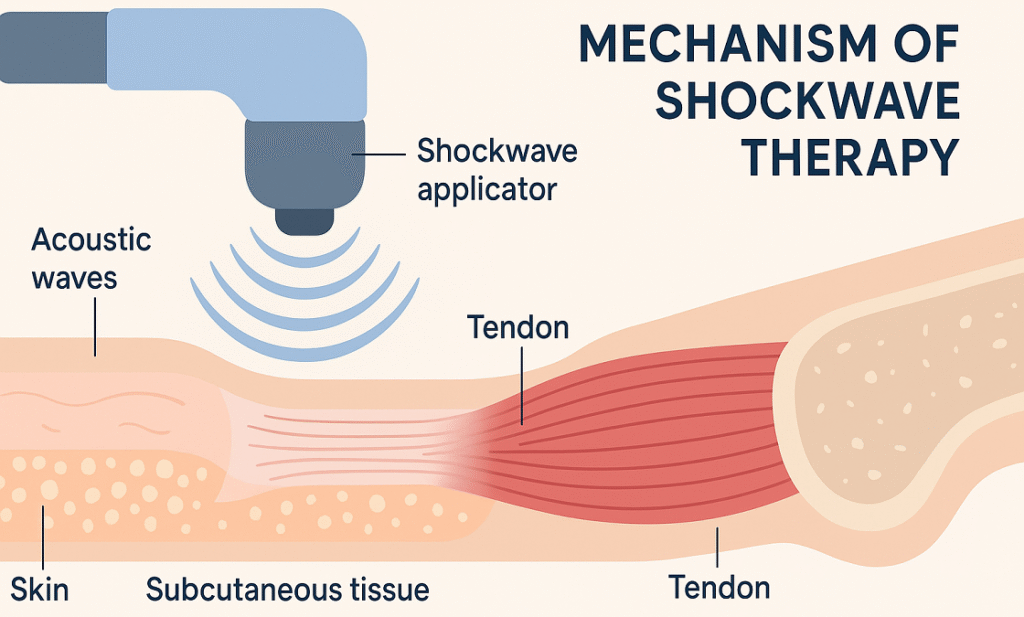
Mecanotransdução e resposta celular
A mecanotransdução é a forma como as células convertem as forças mecânicas em sinais bioquímicos. Quando as ondas de choque atingem o tecido do tendão, activam canais iónicos mecanossensíveis, desencadeando vias celulares que produzem factores de crescimento chave como o VEGF, o bFGF e o TGF-β. Estes factores promovem a angiogénese, a proliferação celular e a formação de matriz extracelular. As ondas de choque também activam as vias do óxido nítrico, melhorando o fluxo sanguíneo e o fornecimento de nutrientes. As células estaminais e progenitoras são recrutadas e diferenciam-se em tenócitos, apoiando a regeneração do tendão. As forças mecânicas ajudam a alinhar as fibras de colagénio, restaurando a força e melhorando a capacidade de suporte de carga do tendão.
Neovascularização e Regeneração de Tecidos
A terapia por ondas de choque estimula a neovascularização - formação de novos vasos sanguíneos - em áreas de tendões pouco vascularizadas. Isto é crucial na tendinopatia glútea, onde a degeneração ocorre frequentemente em zonas hipóxicas. As ondas de choque estimulam as células endoteliais a formar capilares, melhorando o fornecimento de oxigénio e nutrientes e eliminando os resíduos e a inflamação. Também activam as células estaminais locais e regulam as metaloproteinases da matriz (MMPs), equilibrando a degradação e a síntese dos tecidos. Esta dupla ação apoia a substituição da matriz do tendão danificado por tecido saudável, acelerando a recuperação e melhorando a resiliência do tecido.
Modulação da dor através da teoria do controlo de portas
A terapia por ondas de choque reduz a dor, em parte, através da teoria do controlo de porta. O tratamento estimula as fibras nervosas sensoriais de grande diâmetro que suprimem os sinais de dor das fibras nociceptivas mais pequenas, proporcionando um alívio imediato. Também reduz a substância P, um neuropeptídeo ligado à dor, e incentiva a libertação de opiáceos endógenos. Estes efeitos combinados ajudam a reduzir a dor aguda e crónica. Ao abordar as vias periféricas e centrais, a terapia por ondas de choque oferece um alívio abrangente da dor, especialmente eficaz para a tendinopatia glútea de longa duração.
Síntese de colagénio e remodelação dos tendões
As ondas de choque promovem a cicatrização dos tendões, estimulando os fibroblastos e aumentando a síntese de colagénio de tipo I - o principal componente dos tendões saudáveis. Também ajudam a alinhar as novas fibras de colagénio para uma melhor resistência à tração. A terapia regula as MMPs e os seus inibidores, assegurando um processo equilibrado de degradação e reconstrução do colagénio. Ao longo do tempo, esta remodelação controlada substitui o tecido desorganizado e danificado por fibras de tendão mais fortes e mais elásticas, restaurando a função e a resiliência.
Evidências científicas e estudos de investigação
A eficácia da terapia por ondas de choque para a tendinopatia glútea é bem apoiada pela investigação clínica. Meta-análises e revisões sistemáticas relatam um alívio significativo da dor e uma melhoria da função em comparação com o placebo. Um importante estudo controlado e aleatório publicado no The American Journal of Sports Medicine mostrou uma redução de 70% na dor e uma melhor função após o tratamento com ondas de choque, com benefícios que duram 12 meses e efeitos adversos mínimos. Os ensaios comparativos revelam melhores resultados a longo prazo do que as injecções de corticosteróides, especialmente na preservação da saúde dos tendões. Os estudos de imagem, como o ultrassom e a ressonância magnética, confirmam a cicatrização estrutural do tendão - mostrando a diminuição da espessura do tendão e a normalização da ecogenicidade que se alinham com as melhorias clínicas.
Taxas de sucesso e resultados clínicos
A terapia por ondas de choque apresenta taxas de sucesso entre 65% e 85% para a tendinopatia glútea, definidas pela redução da dor, melhoria da função e satisfação do doente. Os melhores resultados estão associados a uma intervenção precoce, a uma idade mais jovem e à ausência de comorbilidades como a osteoartrite. Os casos crónicos podem necessitar de mais sessões ou de terapias adjuvantes. Estudos de longo prazo relatam uma melhoria sustentada até um ano após o tratamento, embora alguns pacientes beneficiem de sessões de manutenção, especialmente aqueles com problemas biomecânicos persistentes.
Onde se enquadra o Shockwave no algoritmo de tratamento
A integração da terapia por ondas de choque na gestão abrangente da tendinopatia glútea requer uma consideração cuidadosa do tempo de tratamento, das caraterísticas do doente e das intervenções concomitantes. Compreender onde esta modalidade se enquadra no algoritmo terapêutico mais amplo garante resultados óptimos, evitando tratamentos desnecessários ou atrasos na recuperação.
Tratamentos de primeira linha: Quando começar de forma conservadora
A gestão conservadora constitui a base do tratamento da tendinopatia glútea, com a maioria das diretrizes clínicas a recomendar um ensaio de intervenções não invasivas antes de considerar opções mais agressivas. Esta abordagem baseia-se no princípio de que muitos casos de tendinopatia podem resolver-se com uma modificação adequada dos factores agravantes e uma reabilitação orientada.
Modificação do repouso e da atividade
A gestão da tendinopatia glútea começa com o ajuste das actividades que sobrecarregam o tendão. O repouso total é desaconselhado, uma vez que pode causar fraqueza muscular e agravar a condição. Em vez disso, o foco está no "repouso relativo", que reduz o stress sobre o tendão, mantendo o movimento geral e a forma física. Os doentes são orientados no sentido de evitarem acções que provoquem sintomas, como uma posição sentada prolongada em superfícies duras ou a abdução repetitiva da anca. As estratégias incluem a modificação dos movimentos diários, como subir escadas ou entrar no carro, para reduzir a irritação. A intensidade do exercício pode ser reduzida em 50-70%, com alternativas escolhidas para manter o condicionamento. À medida que os sintomas melhoram, a carga é gradualmente reintroduzida utilizando uma progressão guiada pelos sintomas para encorajar a adaptação do tendão sem agravamento.
AINEs e tratamento da dor
Os AINEs ajudam a gerir a dor na tendinopatia glútea, embora o seu papel na redução da inflamação seja limitado. O alívio da dor permite que os doentes participem na reabilitação. Os AINEs tópicos, como o diclofenac, são frequentemente preferidos devido a menos efeitos secundários sistémicos. A utilização a curto prazo (2-4 semanas) durante as crises é normalmente eficaz, mas a utilização a longo prazo pode prejudicar a cicatrização do tendão ao afetar a produção de prostaglandinas e de colagénio. Os doentes com restrições ao uso de AINEs podem considerar o uso de acetaminofeno, capsaicina tópica ou terapia com gelo. A gestão da dor deve ser personalizada, tendo em conta o historial e as preferências do doente, com o objetivo de apoiar o movimento e a reabilitação em vez de mascarar os sintomas a longo prazo.
Fisioterapia e reabilitação baseada no exercício
A reabilitação baseada em exercícios é fundamental para o tratamento da tendinopatia dos glúteos. Os exercícios de fortalecimento excêntrico, particularmente para abdução da anca e rotação externa, promovem a cicatrização do tendão ao melhorar a estrutura do colagénio e a tolerância à carga. O programa também visa os contribuintes biomecânicos, fortalecendo toda a cadeia cinética inferior, incluindo os pés, as ancas e o núcleo. A reabilitação começa com isometria para aumentar a força inicial, seguida de treino isotónico e funcional. A carga progressiva é essencial para a adaptação dos tecidos. Os programas duram normalmente 12-16 semanas, com reavaliações regulares para adaptar a progressão e garantir uma recuperação eficaz e orientada para os objectivos.
Quando considerar a terapia por ondas de choque?
A decisão de incorporar a terapia por ondas de choque no plano de tratamento requer uma avaliação cuidadosa de múltiplos factores, incluindo a duração dos sintomas, a resposta ao tratamento conservador e as caraterísticas específicas do doente que podem influenciar o sucesso do tratamento.
Duração dos sintomas como guia
A terapia por ondas de choque é normalmente considerada após 3-6 meses de tratamento conservador se os sintomas persistirem. Este período permite a cicatrização natural, evitando o desconforto prolongado. A tendinopatia aguda (<3 meses) responde frequentemente bem apenas à reabilitação, mas os casos crónicos podem necessitar dos efeitos biológicos adicionais das ondas de choque. É importante definir prazos individuais. Se a dor persistir após 6-8 semanas de reabilitação adequada - ou se limitar significativamente a função diária ou relacionada com o trabalho - pode ser adequada uma intervenção mais precoce, especialmente para atletas ou trabalhos fisicamente exigentes. Sinais clínicos como rigidez matinal prolongada, dor nocturna ou dificuldade em realizar actividades básicas podem indicar a necessidade de intensificar o tratamento. Os objectivos do doente, o peso dos sintomas e a qualidade de vida global devem orientar a tomada de decisões.
Critérios de seleção de doentes
Uma seleção cuidadosa dos doentes melhora os resultados da terapia por ondas de choque. Os candidatos ideais têm tendinopatia glútea confirmada com dor lateral localizada na anca e imagens de apoio. As idades entre os 30 e os 70 anos respondem melhor, uma vez que os doentes mais jovens podem recuperar de forma conservadora e os mais velhos podem ter uma degenerescência mais complexa. As contra-indicações incluem gravidez, pacemakers, cancro ativo ou distúrbios hemorrágicos. Os doentes devem também ter expectativas realistas e concordar em modificar as actividades durante o tratamento. Factores psicológicos como a evitação do medo, a depressão ou a catastrofização podem reduzir o sucesso do tratamento. A abordagem destas questões juntamente com os cuidados físicos - possivelmente com apoio da saúde mental - melhora os resultados globais e a satisfação do doente.
Combinação de ondas de choque com reabilitação
A combinação sinérgica da terapia por ondas de choque com programas de reabilitação estruturados demonstrou produzir resultados superiores em comparação com qualquer uma das intervenções isoladas. Esta abordagem integrada potencia os efeitos biológicos da terapia por ondas de choque, ao mesmo tempo que aborda os aspectos biomecânicos e funcionais da recuperação através da prescrição de exercícios específicos.

Integração Sequencial vs. Simultânea
A reabilitação pode ser calendarizada sequencialmente ou em simultâneo com a terapia por ondas de choque. Os protocolos sequenciais começam com sessões de ondas de choque para reduzir a dor, seguidas de reabilitação assim que os sintomas diminuem - ideal para pacientes com níveis elevados de dor que impedem o exercício. A integração simultânea aplica a terapia por ondas de choque e o exercício em conjunto. Esta abordagem utiliza a carga mecânica da reabilitação para aumentar os efeitos de reparação biológica das ondas de choque. Incentiva a remodelação dos tecidos e a melhoria funcional através da estimulação combinada. Estudos recentes apoiam os métodos simultâneos, mostrando melhores resultados devido à sinergia entre o exercício e os efeitos das ondas de choque. Em última análise, a escolha do tratamento depende da gravidade dos sintomas, da tolerância do doente e dos objectivos da terapia.
Evitar erros comuns de reabilitação
Os erros de reabilitação podem prejudicar a terapia por ondas de choque. Um erro comum é avançar com os exercícios demasiado depressa após o tratamento, arriscando a sobrecarga dos tecidos e as crises. O exercício deve ser desafiante, mas dentro dos limites da tolerância - esta "janela terapêutica" garante uma adaptação sem danos. Concentrar-se apenas na força dos glúteos também é problemático. Ignorar o aperto dos flexores da anca, a fraqueza do núcleo ou a disfunção do movimento pode não ter em conta as causas subjacentes. É essencial uma abordagem de corpo inteiro. Regressar demasiado cedo a actividades agravantes pode inverter o progresso. Uma progressão estruturada e baseada em critérios - em vez de se basear apenas nos sintomas - é crucial para evitar novas lesões e apoiar uma recuperação duradoura.
Papel dos Programas de Exercício Doméstico (PEP)
Os programas de exercício em casa (PEP) alargam os benefícios da terapia em clínica e apoiam a recuperação a longo prazo. Os HEPs devem ser adaptados, progressivos e actualizados regularmente com base na melhoria e nos objectivos do doente. Os principais componentes incluem o alongamento dos músculos tensos, o fortalecimento do complexo glúteo e o treino de movimentos funcionais. A simplicidade e a clareza são essenciais - os doentes devem executar os exercícios de forma correta e consistente. Ferramentas de apoio como guias escritos, vídeos ou aplicações ajudam a garantir a adesão e a forma correta. A reavaliação contínua mantém o programa eficaz, avançando das actividades básicas para as mais complexas ou específicas do desporto à medida que a recuperação progride.
Como é que se compara com outros tratamentos?
Compreender a eficácia relativa, os riscos e os benefícios da terapia por ondas de choque em comparação com opções de tratamento alternativas permite uma tomada de decisão informada e uma seleção de tratamento adequada para cada doente.
Injecções de corticosteróides
As injecções de corticosteróides proporcionam um alívio rápido da dor ao suprimir a inflamação, mas podem prejudicar a saúde dos tendões a longo prazo. Estudos demonstram que, embora estas injecções reduzam rapidamente os sintomas, a dor regressa frequentemente no prazo de 3 a 6 meses. A terapia por ondas de choque, pelo contrário, promove a cicatrização dos tecidos e oferece benefícios mais duradouros. Ao contrário dos esteróides, estimula a regeneração em vez de se limitar a suprimir a inflamação. A utilização repetida de corticosteróides aumenta o risco de enfraquecimento ou rutura do tendão. A terapia por ondas de choque tem um perfil de efeitos secundários muito mais seguro, normalmente limitado a um desconforto temporário ou a uma ligeira irritação da pele. Devido a estes riscos e à durabilidade limitada, os corticosteróides estão a cair em desuso para o tratamento de tendinopatias a longo prazo.
Injecções de plasma rico em plaquetas (PRP)
As injecções de PRP utilizam as plaquetas do próprio doente para fornecer factores de crescimento ao tendão. Tal como a terapia por ondas de choque, o PRP promove a cura e não apenas o alívio dos sintomas. Alguns estudos mostram resultados comparáveis entre o PRP e a terapia por ondas de choque. No entanto, a terapia por ondas de choque não é invasiva, é menos dispendiosa e evita os riscos relacionados com a injeção. A combinação do PRP com a terapia por ondas de choque pode melhorar os resultados em casos graves ou resistentes. No entanto, devido à sua simplicidade e repetibilidade, os doentes preferem frequentemente a terapia por ondas de choque em vez do PRP, que é limitado pelo custo e pelo desconforto da injeção.
Intervenções cirúrgicas
A cirurgia é o último recurso para a tendinopatia glútea quando as opções conservadoras falham. Os procedimentos podem envolver desbridamento do tendão, bursectomia ou reparação do tendão. As taxas de sucesso cirúrgico variam (60-90%) e implicam riscos como infeção, danos nos nervos e recuperação prolongada (3-6 meses). Em contrapartida, a terapia por ondas de choque é de baixo risco, não requer tempo de inatividade e pode permitir que os doentes mantenham as suas actividades diárias durante o tratamento. Muitos doentes elegíveis para cirurgia podem evitá-la recorrendo à terapia por ondas de choque. É também mais económica do que a cirurgia, tendo em conta os custos hospitalares, a anestesia e a reabilitação.
Considerações práticas e perguntas frequentes
Compreender os aspectos práticos da terapia por ondas de choque ajuda os doentes e os prestadores de cuidados de saúde a tomar decisões informadas sobre a implementação do tratamento, a definir expectativas adequadas e a otimizar os resultados através de uma preparação adequada e de cuidados pós-tratamento.
A terapia por ondas de choque é dolorosa?
A dor durante a terapia por ondas de choque varia consoante o doente, dependendo da tolerância, das definições do tratamento e da área tratada. A maioria refere uma sensação profunda e pulsante que é desconfortável mas tolerável. O desconforto é normalmente mais forte nos primeiros minutos e diminui à medida que a sessão avança, em parte devido aos efeitos analgésicos da terapia. Para aumentar o conforto, os médicos começam frequentemente com intensidades mais baixas e aumentam gradualmente a energia. Os aparelhos modernos oferecem aplicadores e protocolos adaptáveis para um conforto individualizado. Após o tratamento, pode ocorrer uma dor semelhante à fadiga pós-exercício, que normalmente desaparece em 24-48 horas. Alguns pacientes podem apresentar um surto temporário de sintomas na primeira semana, o que é normal e indica a cicatrização dos tecidos.
Considerações sobre a degenerescência dos tendões relacionada com a idade
Os tendões envelhecidos cicatrizam mais lentamente devido à redução do colagénio, do fornecimento de sangue e da elasticidade. Estas alterações têm impacto nos resultados do tratamento e requerem um planeamento cuidadoso para os adultos mais velhos. Apesar destes desafios, a terapia por ondas de choque continua a ser eficaz com protocolos modificados. Podem ser utilizados inicialmente níveis de energia mais baixos, com uma progressão gradual. Poderão ser necessárias mais sessões para obter resultados. Devem ser consideradas condições médicas como diabetes ou doenças cardiovasculares e medicamentos (por exemplo, anticoagulantes). É essencial um plano de reabilitação adaptado, centrado na força, no equilíbrio e na correção biomecânica para apoiar a cicatrização do tendão e evitar a recorrência em populações envelhecidas.
Posso retomar a atividade durante o tratamento?
Os doentes devem evitar actividades de alto impacto ou agravantes (por exemplo, correr, caminhar prolongadamente) durante a terapia por ondas de choque, mas não é necessário repouso total. As opções de baixo impacto, como nadar ou andar de bicicleta, são normalmente seguras se os sintomas não se agravarem. Recomenda-se um regresso gradual à atividade normal após o fim da terapia - começando 2 a 4 semanas após o tratamento, orientado pela dor, pelo progresso funcional e pela imagiologia, se necessário. A atividade relacionada com o trabalho deve ser avaliada individualmente. Alguns doentes continuam a trabalhar com ajustes, enquanto outros podem necessitar de restrições a curto prazo. A comunicação com os empregadores ou os serviços de saúde ocupacional pode apoiar a continuação do trabalho em segurança.
Existem contra-indicações ou efeitos secundários?
A terapia por ondas de choque é geralmente segura, mas existem contra-indicações. As contra-indicações absolutas incluem gravidez, malignidade na área de tratamento e proximidade de pacemakers ou implantes. Distúrbios hemorrágicos, infeção e anticoagulantes são contra-indicações relativas e precisam de avaliação individualizada. Os efeitos secundários comuns - como nódoas negras ligeiras, vermelhidão ou inchaço - desaparecem em poucos dias. Alguns doentes apresentam um surto temporário de sintomas, o que reflecte uma resposta de cura. Os riscos raros incluem irritação dos nervos ou lesão dos tecidos devido ao excesso de energia. Estes riscos podem ser evitados através de uma técnica adequada, da configuração do equipamento e de médicos qualificados.
Cobertura de seguro e considerações sobre custos
A cobertura da terapia por ondas de choque varia. Enquanto algumas seguradoras a cobrem para doenças como a fascite plantar ou o cotovelo de tenista, a cobertura para a tendinopatia glútea pode exigir uma autorização prévia ou pode não estar disponível. Apesar dos custos iniciais, a terapia por ondas de choque pode reduzir as despesas a longo prazo, evitando cirurgias, medicamentos e perda de tempo de trabalho. Algumas clínicas oferecem pacotes ou planos de pagamento para quem paga do próprio bolso. Tendo em conta os custos diretos e indirectos - como a perda de produtividade ou a redução da qualidade de vida - a terapia por ondas de choque revela-se frequentemente rentável ao longo do tempo.
Resumo: Uma opção poderosa para o alívio da tendinopatia glútea
A terapia por ondas de choque surgiu como um tratamento eficaz e não invasivo para a tendinopatia glútea, especialmente nos casos que não respondem aos cuidados conservadores. Promove a cicatrização do tendão através de mecanismos mecânicos e biológicos, oferecendo alívio da dor e melhoria funcional com um risco mínimo. Os resultados óptimos dependem do momento adequado - normalmente após 6-12 semanas de reabilitação falhada - e da seleção cuidadosa do doente. A integração com um programa de reabilitação estruturado melhora os resultados, sendo que os exercícios em casa desempenham um papel fundamental no sucesso a longo prazo. Em comparação com as injecções de corticosteróides ou PRP, a terapia por ondas de choque oferece benefícios duradouros sem procedimentos invasivos ou riscos relacionados com a injeção. Em muitos casos, pode ajudar os doentes a evitar completamente a cirurgia. A sua segurança, a crescente evidência clínica e o perfil de custos favorável fazem dela uma opção poderosa e acessível para gerir a dor crónica lateral da anca. Quando utilizada criteriosamente e como parte de um plano de tratamento abrangente, a terapia por ondas de choque pode melhorar significativamente a qualidade de vida dos pacientes que sofrem de tendinopatia glútea.
Referências
- Terapia por ondas de choque para tendinopatias
- Como a terapia por ondas de choque combate a tendinopatia
- Eficácia a longo prazo da terapia combinada de ondas de choque extracorporais focalizadas e radiais na patologia do tendão do glúteo médio: Um estudo piloto
- Resultados a longo prazo da terapia por ondas de choque extracorporais de baixa energia na tendinopatia glútea documentada por ressonância magnética
